Costa D. Dermatite em Mecânico Automóvel: produtos “Bio/Orgânicos” não significa isentos de Alergénios. Revista Portuguesa de Saúde Ocupacional online. 2025, volume 19: esub475. DOI: 10.31252/RPSO.04.01.2025
HAND DERMATITIS IN CAR REPAIR WORKER: “BIO/ORGANIC” PRODUCTS DOES NOT MEAN ALLERGEN-FREE
Artigo: Caso Clínico
Autor: Costa D(1)
INTRODUÇÃO
As dermatoses ocupacionais agregam qualquer alteração da pele, mucosa e/ou anexos, causada direta ou indiretamente por agentes presentes na atividade ocupacional ou no ambiente de trabalho, representando cerca de 60% das doenças profissionais nos países industrializados (1). Aproximadamente 90% destas correspondem a dermatites de contacto, na maioria das vezes causadas por exposição a agentes químicos, mas também podem ocorrer por manipulação de alergénios alimentares (2). Estas dermatites são categorizadas normalmente em dois tipos: dermatite de contato irritativa (DCI), que ocorre devido à exposição direta a um agente nocivo/irritante (dependendo da dose/frequência de exposição) e dermatite de contato alérgica (DCA), que resulta uma reação imune alérgica de tipo IV (tardia) à exposição a determinado alérgeno, podendo, após sensibilização, ocorrer sintomatologia com doses extremamente baixas. O diagnóstico é obtido com a realização de testes cutâneos (1). Em termos de prevalência ocupacional, a dermatite irritativa é mais comum que a alérgica, na proporção de 4:1 (1). Em geral, as mãos e punhos são as áreas mais atingidas, em virtude da manipulação de substâncias, excesso de humidade e/ou atrito. Apesar de, na maioria dos casos, não produzirem quadros graves, são responsáveis por desconforto, prurido, soluções de descontinuidade na pele, alterações estéticas e funcionais que podem interferir na vida social e na capacidade de execução de determinadas tarefas. Estudar a prevalência de cancro cutâneo ocupacional nestes casos é um desafio, pela dificuldade em estabelecer-se um nexo causal (incluindo exposições fora do local trabalho, elevado tempo de latência, ou sinergia na utilização de vários agentes químicos) (1). Estas condições representam uma preocupação comum aos serviços de saúde ocupacional (SSO), especialmente em setores como a indústria automóvel, onde os trabalhadores estão frequentemente expostos a uma variedade de compostos químicos. Não existem dados recentes de prevalência destas condições em trabalhadores portugueses; no entanto num estudo em 405 trabalhadores da indústria automóvel na Turquia observou-se que as DC representavam 6% dos casos (a DCI foi observada principalmente em indivíduos com histórico de atopia e que trabalhavam há mais tempo) (3). Num estudo recente em trabalhadores do setor automóvel nórdico, observou-se uma prevalência superior de dermatite em comparação com trabalho administrativo ou face à população geral (19%, 8% e 2-10%, respetivamente) e nos que possuíam dermatite, 48% apresentava dermatite atópica prévia (4), o que poderá ser um fator a incluir na anamnese. A identificação de agentes causadores, tanto irritantes como alérgicos, bem como os fatores de risco que os podem potenciar, associados à implementação de estratégias preventivas são cruciais para a gestão eficaz destas condições (Quadro 1).
CASO CLÍNICO
Trata-se do caso de um mecânico automóvel, que desenvolveu quadro clínico de dermatite dolorosa na zona dos punhos. Por manutenção dos sintomas dirigiu-se de forma autónoma ao seu médico assistente nos cuidados de saúde primários, que lhe prescreveu um corticosteroide tópico, apresentando uma melhoria muito subtil. Após três a quatro semanas, apresentava um quadro de microfissuras e rubor associado, que lhe causava dor na execução das tarefas, pelo que se dirigiu ao SSO da Entidade Empregadora, afirmando já não conseguir desempenhar as suas normais tarefas, e que a dor já lhe influenciava o sono. Nesse momento foi aplicada uma lista de verificação para avaliação:
- Sexo masculino, com idade compreendida entre 25 a 30 anos, normoponderal e sem perímetro abdominal aumentado; não fumador;
- Profissão: mecânico automóvel (com menos de 3 anos de experiência profissional);
- Sem antecedentes conhecidos familiares;
- Como antecedentes pessoais: história de alergia a pólen e ácaros e histórico de pele atópica;
- Padrão alimentar (que possa associar-se ao risco de alergias): aparentemente pobre em hortofrutícolas/ antioxidantes e sem consumo de pescado.
- Utilização de medicamentos: anti-histamínicos em SOS;
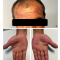
- Exame físico: dermatite com microfissuras e rubor no dorso da mão e punhos, com predomínio da mão dominante – evidenciada por fotografia (Figura 1). Mãos e unhas limpas e íntegras, sem vestígios de combustíveis/óleos; pele no local com aspeto atrófico, seca e sem brilho.
- História da evolução: há cerca de um mês início das lesões, apenas no dorso da mão e punhos; utilizava frequentemente álcool etílico para desinfeção das mãos “e nariz”, por referir sofrer de alergias; e encontrava-se há mais de três semanas, por indicação do seu médico assistente, a utilizar uma pomada corticóide;
- Exposição a produtos químicos no local de trabalho: massa e creme de barreira disponibilizado pela Entidade Empregadora eram os únicos produtos que contactavam diretamente com a pele; os restantes produtos (óleo de travões, anticongelantes, gasolina/gasóleo) eram manipulados sempre com luvas de nitrilo;
- Utilização de equipamentos de proteção individual (EPI): utilizava luvas de nitrilo, em todas as tarefas; as lesões surgiram apenas na zona do punho, criando a dúvida se a luva poderia contribuir (pelo suor/transpiração e possível fricção) para a maceração da zona.
- Exposições fora do local trabalho: apenas utilizava pontualmente um creme hidratante de mãos, cujos ingredientes foram analisados (creme de mãos para peles atópicas); sem mudanças recentes de outros produtos de cuidados pessoais (nomeadamente shampoo, gel de banho, sabonete ou creme de barbear); não utilizava anéis, relógios nem pulseiras de metal; sem evidência de exposição a fibra de vidro, papel, madeira, cimento, colas ou giz.
- Nexo temporal de exposição: no fim de semana a lesão melhorava, agravando após a segunda-feira.
Plano de ação por parte da SSO: Foram requeridas as Fichas Técnicas (FT) e Fichas de Dados de Segurança (FDS) dos dois produtos expostos a nível cutâneo, para análise. Enquanto os produtos se encontravam em análise, foi aconselhada a abolição de exposição desse trabalhador aos dois produtos por duas semanas, suspensão do corticosteroide tópico (cuja aplicação prolongada poderia potenciar a atrofia cutânea e consequentemente a integridade da pele), aplicação de emoliente diário (solução de calamina aconselhada, óleo de coco ou óleo de amêndoas doces sem aditivos/antioxidantes ou fragâncias) e realizados ensinos sobre cuidados com as mãos/pele (nomeadamente sobre a escolha adequada de emolientes, leitura de rotulagem, abolição temporária da utilização de qualquer produto de base alcoólica para desinfeção das mãos, higienização apenas com água e sabão, e não prolongar a utilização de luvas mais do que o tempo necessário, renovando-as frequentemente para reduzir sudorese e/ou fricção). Após duas semanas já não se verificavam lesões visíveis, permanecendo com a pele íntegra e sem evidência de dor.
Ao fim de três semanas, o trabalhador reparou que o produto disponibilizado como massa de lavagem que utilizou, era diferente das FT e FDS disponibilizadas à SO, que se verificou posteriormente ser uma substituta à massa utilizada normalmente. Assim, a Entidade Empregadora possuía duas massas, uma preferencial e uma substitua (utilizada, por exemplo, em caso de falha de fornecedor da primeira). Neste caso, a massa de substituição encontrava-se na rotulagem categorizada como “bio” e 100% orgânica, sem derivados petroquímicos, tendo o presente caso de dermatite iniciado a esse timing de exposição em particular. Como a massa já tinha sido reposta pelo fornecedor após as três semanas da intervenção do SSO, o trabalhador reiniciou a exposição à massa e creme de barreira “anteriores”, não se observando recidivas da dermatite. O SSO ativamente transmitiu a informação às equipas, e aguardou no local caso se verificassem mais casos de dermatite alertando para o sucedido, que não ocorreram no período. Não foi possível prosseguir proceder para testes epicutâneos, uma vez que a intervenção implementada reverteu completamente o caso, sem recidivas.
Posteriormente o SSO adquiriu a rotulagem da massa alternativa para análise, verificando que continha como ingredientes “Água, Carbonato de cálcio, ácido palmítico, acido esteárico, sulfato de sódio, betaína de cocamidopropilo, diacetato de glutamato tetrasodium, parfum, hidrosulfito de sódio e glicerina”. O produto incluía a palavra “bio” na rotulagem, mas não apresentava evidência do selo biológico oficial da União Europeia (EU-Ecolabel), bem como incluía um símbolo “100% organic”, mas sem a referência a que tipo de certificação faria parte. Na rotulagem também se encontrava a alegação que não causava alergias nem irritações cutâneas. Após a análise de cada ingrediente isoladamente, observou-se que eram todos de baixo risco alérgico, com exceção do “parfum” e, em menor grau, da betaína de cocamidopropilo.
DISCUSSÃO
Reflexão sobre a rotulagem dos produtos “bio” e “orgânicos”
O Regulamento dos Cosméticos da Comissão Europeia nº 1223/2009 (5) define “cosmético” como “qualquer substância ou mistura destinada a ser posta em contacto com as partes externas do corpo humano, ou com os dentes e as mucosas bucais, tendo em vista, exclusiva ou principalmente, limpá-los, perfumá-los, modificar -lhes o aspeto, protegê-los, mantê-los em bom estado ou corrigir os odores corporais”, podendo, assim, incluir uma grande variedade de produtos, inseridos em diversas categorias. O controlo, em Portugal, é realizado de forma proporcional e em escala pelo Instituto Nacional da Farmácia e do Medicamento (INFARMED) (6). Apesar disso, os profissionais e/ou consumidores particulares podem ter acesso ao sistema de Reporte de reações adversas em cosméticos (disponível em: www.infarmed.pt/web/infarmed/notificar). Não é incomum, face à panóplia de alegações disponíveis no mercado, que possam surgir confusões Assim, conceitos como “biológico”, “orgânico”, “natural”, “cruelty-free”, “vegan”, “fair-trade”, são comumente percebidos pelo consumidor, como produtos isentos de efeitos adversos.
De acordo as normas da União Europeia (7), “biológico” é um produto desenvolvido tendo em conta o modo de produção biológica (proibida a utilização de organismos geneticamente modificados, sem radiação ionizante e com utilização limitada de adubos, pesticidas ou herbicidas artificiais). Estes são acompanhados de um logotipo oficial europeu de Agricultura Biológica, sendo uma certificação voluntária (mediante pagamento e verificação da conformidade com as normas exigidas). O termo “orgânico”, na prática, representa a mesma definição de biológico (a nível europeu utiliza-se mais comumente o termo “biológico”, e no continente americano o “orgânico”). Este sistema visa reduzir o impacto negativo da produção e do consumo no ambiente, saúde, clima e recursos naturais, promovendo produtos com um alto nível de desempenho e consciencialização. Os critérios para a atribuição deste símbolo oficial incluem um conjunto de requisitos baseados em evidências, considerando o ciclo de vida do produto. O organismo competente para a atribuição de licenças em Portugal é a Direção-Geral das Atividades Económicas (8). Existem também entidades certificadoras de produtos cosméticos, de carácter também voluntário, que possuem logotipos próprios oficiais passíveis de serem aplicados na rotulagem, e cuja certificação garante o cumprimento de critérios, embora tais critérios possam variar ligeiramente entre cada (como exemplo a percentagem na exigência de produtos naturais nos ingredientes). Exemplos de certificações incluem a USDA-Organic, a NATRUE, a Soil Association, a Bio-Siegel, a Cosmos/Ecocert, Eco-Label, entre outros. Uma das principais vantagens das certificações é que exigem o controlo da cadeia de produtos desde a conceção até à comercialização, ou seja, possibilitam a rastreabilidade, o que promove a defesa do consumidor e a credibilidade na marca; sem elas, teremos de confiar empiricamente na idoneidade do produtor. Existe ainda o termo “natural”, que embora seja erroneamente utilizado como sinónimo de “biológico/orgânico” constitui tudo o que provém diretamente da natureza; e ao contrário dos primeiros, este termo não possui uma certificação oficial. Apesar de uma maior preocupação ambiental e de saúde por parte da sociedade e das empresas, e existindo normas para a sua segurança dos cosméticos, a aplicação das alegações como “bio”, “orgânico” ou “natural” não significa que sejam isentas de alergénios. A título de exemplo, um amendoim é um produto natural, que pode ser ou não produzido de forma biológica, e é um alergénio conhecido.
Na tentativa em normalizar conceitos, a Organização Internacional de Normalização (ISO) (9) lançou a norma ISO 16128, um guia de definições técnicas e critérios para o desenvolvimento de cosméticos naturais e orgânicos. De acordo com esta, “natural” significa ingredientes obtidos a partir de plantas, animais, minerais (exceto os de origem fóssil) ou micro-organismos, incluindo os derivados por meio de processos físicos (como moagem, secagem, destilação); fermentações naturais, ou outros que não impliquem modificações químicas intencionais (como solventes). A norma também define como “orgânicos” os ingredientes naturais obtidos totalmente por meio de métodos de agricultura orgânica ou biológica.
Além de toda esta interligação de conceitos, existem vários logotipos/alegações que simulam cuidados ecológicos/ambientais, que facilmente podem ser aplicados num rótulo, mas sem representar uma certificação oficial. Neste relato de caso, o produto em questão referia ser “bio”, mas não apresentava o símbolo oficial biológico na rotulagem, e apresentava um logotipo “100% organic”, sem identificação de possível certificação oficial. Na opinião da autora, permitem espaço para utilização de termos ou símbolos não baseados em padrões estabelecidos face à seleção dos ingredientes ou de métodos produtivos, para promover os produtos a nichos de mercado, uma técnica que pode também ser conhecida como Greenwashing (10).
Para além disso, as designações “aroma”, “perfume” ou “fragância” podem representar uma combinação de vários compostos, servindo como um “segredo comercial”, o que pode implicar riscos, quando nos referimos a constituintes alérgicos, uma vez que permitem ao consumidor expor-se a uma variedade de agentes que podem ou não estar descritos na rotulagem. De facto, já existe evidência que a utilização de fragrâncias pode causar reações alérgicas (como dermatite, cefaleias ou problemas respiratórios, sendo que a percentagem da população alérgica na União pode ser estimada em 1–9 %) (11). Para efeitos da prevenção primária, poderia ser suficiente impor uma maior clareza em relação às fragrâncias; no entanto, uma vez que uma percentagem das pessoas sensibilizadas pode desenvolver sintomas quando expostas a concentrações de um alergénio inferiores aos níveis máximos permitidos, como medida de prevenção secundária, é importante fornecer informações sobre a presença de fragrâncias alergénicas específicas, para que as pessoas sensibilizadas possam reconhecer e evitar o contacto. Já existe uma tentativa por parte da Europa neste sentido: o Regulamento nº 1545/2023 (11) da Comissão Europeia (CE), alargou a lista das substâncias que os cosméticos devem clarificar na rotulagem, identificando 56 novas às 24 já listadas. De acordo com este regulamento, determinados ingredientes que funcionam como fragâncias, mediante a concentração, devem ser plasmados na rotulagem (como por exemplo o álcool benzílico, eugenol, limoneno, entre outros). No entanto, o período de transição para a aplicação deste regulamento é de três anos para novos produtos e de cinco para os já existentes. De acordo com a Environmental Working Group (12), plataforma que foi utilizada para auxílio na análise do risco por ingrediente neste relato de caso, além das associações a alergias, dermatites, distúrbios respiratórios e possíveis efeitos no sistema reprodutor, as palavras “fragância”, “perfume” ou “aroma” adicionam-se a preocupações relacionadas com possíveis efeitos de disrupção endócrina (moderada), toxicidade em sistemas de órgãos não reprodutores (moderada) e irritação (moderada na pele, olhos ou pulmões), No caso de produtos oriundos dos Estados Unidos da América, os operadores económicos mantém o direito em manter os seus “segredos de produção” relativamente a produtos em cosméticos, e por tal podem listar apenas como “fragrância” (13).
Entende-se que as certificações, sendo voluntárias e com custos associados, possam ser uma limitação a produtores mais pequenos; no entanto, mesmo que não certificadas, as marcas podem promover uma produção de excelência, inspirando as suas práticas como as emanadas pelas normas ISO nº 16128, modelos de gestão inspirados no Hazard Analysis and Critical Control Point (HACCP), abstendo-se de utilizar logotipos ou alegações dúbias para o consumidor. Deste modo, consumidores que procuram produtos verdadeiramente ecológicos ou biológicos podem procurar selos de certificação reconhecidos e/ou investigar as práticas do fornecedor, com informações detalhadas sobre a origem e composição dos produtos e dos seus métodos de produção. Ainda, caso sofram com alergias, devem optar por produtos sem fragâncias.
Por fim, é essencial envolver os SSO na consulta de produtos previamente à sua aquisição para os locais de trabalho, de forma a conseguir proteger melhor a saúde do trabalhador.
Reflexão sobre SSO em Ambientes Hospitalares versus Empresas Privadas
Como denotado neste artigo, o caso foi resolvido sem se conhecer, efetivamente o ingrediente específico que causou a manifestação de dermatite, embora tal fosse um procedimento diagnóstico ideal.
A prática de saúde ocupacional em Portugal apresenta divergências quando se observa a atuação dos SSO inseridos em ambientes hospitalares, face á atuação “independente” dos extra-hospitalares. No contexto hospitalar, parece existir uma maior facilidade em referenciar os trabalhadores para diversas especialidades e solicitar uma gama de exames complementares, promovendo uma abordagem multidisciplinar e integrada. Este cenário permite um diagnóstico e tratamento mais preciso e abrangente, beneficiando diretamente a saúde e o bem-estar dos trabalhadores. Em contrapartida, os profissionais que atuam em SSO não inseridos dentro de uma rede hospitalar, representando mais de 95% dos SSO, segundo a plataforma dos Sistema de Indicadores de Saúde Ocupacional (SIOC) (14), enfrentam desafios. Muitas vezes, operam sem a possibilidade de uma comunicação eficiente e atempada por exemplo, com os cuidados de saúde primários (CSP), limitando-se inicialmente aos recursos disponíveis locais. Embora exista uma articulação entre os diferentes níveis de cuidados, ela ainda se encontra longe do ideal, comprometendo a eficácia na prevenção e tratamento de doenças ocupacionais, uma vez que cria uma barreira para a implementação de uma assistência completa e eficiente. A responsabilidade pela confirmação/diagnóstico e reparação das doenças profissionais recai sobre o serviço com competências da área da proteção contra os riscos profissionais (DPRP), assumida pela Segurança Social (Lei nº 98/2009 e respetivas atualizações) (15). No entanto, e apesar do envio da presunção de diagnóstico ao DPRP poder se realizado por qualquer médico (do trabalho, de medicina geral e familiar ou outro), o ideal é que seja anexado de exames complementares de diagnóstico; neste sentido várias vezes se discute sobre de quem é a responsabilidade na prescrição/gasto desses meios. Além disso, só o médico de medicina geral e familiar dos CSP pode emitir posteriormente o certificado de incapacidade derivado de doença profissional. Esta realidade sublinha a necessidade crítica de fortalecer a cooperação entre os CSP e os SSO, assegurando que todos os trabalhadores, independentemente do seu local de atuação, tenham acesso a cuidados de qualidade. Referindo-se a dermatites, como este caso, a maioria dos casos clínicos publicados tende a ser de ambiente hospitalar, mascarando a dificuldade enfrentada por aqueles que trabalham em contextos menos favorecidos e ressaltando a necessidade urgente de um sistema de saúde mais coeso e acessível para todos os profissionais.
Uma outra possibilidade de melhoria seria a criação de acordos específicos com Seguradoras e/ou Clínicas que realizassem esses exames, permitindo reduzir custos e/ou facilitar o envolvimento das Entidades Empregadoras, e de acordo com o seu nível de risco ou conforme a prevalência de doenças profissionais no contexto.
CONCLUSÃO
De forma a prevenir problemas de saúde relacionados ao trabalho, recomenda-se a consulta e supervisão por parte SSO previamente à aquisição de novos produtos químicos e potencialmente testes prévios à implementação. Para efeitos de prevenção primária, reitera-se a necessidade de uma maior restrição às fragâncias pelos referenciais normativos (idealmente, a abolição dessa nomenclatura, e descrição direta de cada ingrediente), de forma a proteger o consumidor final. É necessário também fortalecer a cooperação entre SSO e CSP, assegurando que todos os trabalhadores, independentemente do seu local de atuação, tenham acesso a cuidados de qualidade.
CONFLITOS DE INTERESSE
A autora declara não possuir qualquer conflito de interesse.
QUESTÕES ÉTICAS E/OU LEGAIS
Nada a declarar.
REFERÊNCIAS BIBLIOGRÁFICAS
1 – Alchorne A, Avelar M, Silva M. Dermatoses ocupacionais. Anais Brasileiros de Dermatologia. 2010; 85 (2). doi: 10.1590/S0365-05962010000200003.
2 – Minami T, Fukutomi Y, Sekiya K, Akasawa A, Taniguchi M. Hand eczema as a risk factor for food allergy among occupational kitchen workers. Allergology International. 2018; 67(2): 217-224. doi: 10.1016/j.alit.2017.08.005.
3 – Yakut Y, Uçmak D, Akkurt Z, Akdeniz S, Palanci Y, Sula B. Occupational skin diseases in automotive industry workers. Cutaneous and Ocular Toxicology. 2014; 33(1): 11-5. doi: 10.3109/15569527.2013.787088.
4 – Sakhvidi M, Loukzadeh Z, Tezerjani H. Occupational hand dermatitis in car repair workers. AIMS Public Health. 2019; 6(4): 577-586. doi: 10.3934/publichealth.2019.4.577.
5 – Parlamento e Conselho Europeu. Regulamento (UE) 1223/2009 da Comissão. Regulamento dos Cosméticos. Disponível em: https://eur-lex.europa.eu/legal-content/PT/ALL/?uri=CELEX%3A32009R1223
6 – Autoridade Nacional do medicamento (INFARMED). Cosméticos [online]. Disponível em: www.infarmed.pt/web/infarmed/entidades/cosmeticos.
7 – União europeia (EU). Produção biológica e produtos biológicos [online]. Disponível em: https://agriculture.ec.europa.eu/farming/organic-farming/organic-production-and-products_pt.
8 – Direção Geral das Atividades Económicas (DGAE). Licenciamentos e registos: rótulo ecológico da EU [online]. Disponível em: www.dgae.gov.pt/licenciamentos-e-registos/rotulo-ecologico-da-ue.aspx.
9 – Organização Internacional de Normalização (ISO). Norma ISO 16128-2:2017. Cosmetics — Guidelines on technical definitions and criteria for natural and organic cosmetic ingredients. Part 2: Criteria for ingredients and products. Disponível em: www.iso.org/obp/ui/en/#iso:std:iso:16128:-2:ed-1:v1:en
10 – Organização das Nações Unidas [website oficial]. Greenwashing [online]. Disponível em: www.un.org/en/climatechange/science/climate-issues/greenwashing
11 – Parlamento e Conselho Europeu. Regulamento (UE) 1545/2023 da Comissão Europeia. Rotulagem de fragrâncias alergénicas em produtos cosméticos. Disponível em: https://eur-lex.europa.eu/legal-content/PT/TXT/?uri=CELEX:32023R1545
12 – Environmental working Group (EWG). What is fragance [online]. Disponível em: www.ewg.org/skindeep/ingredients/702512-FRAGRANCE/
13 – Food and Drug Administration (FDA). Fragances in Cosmetics [online]. Disponível em: www.fda.gov/cosmetics/cosmetic-ingredients/fragrances-cosmetics.
- s/a. Sistema de Indicadores de Saúde Ocupacional (SIOC). [online]. Disponível em: www.dgs.pt/saude-ocupacional/sioc.aspx
15 – Assembleia da República. Lei nº 98/2009, de 4 de setembro e respetivas atualizações. Regime de Reparação de Acidentes de Trabalho e de Doenças Profissionais. Disponível em: https://diariodarepublica.pt/dr/detalhe/lei/98-2009-489505.
16 – Schalock P. Common allergens in allergic contact dermatitis [UpToDate; 2024]. Disponível em: www.uptodate.com/contents/common-allergens-in-allergic-contact-dermatitis
17 – Fransway A, Reeder M. Irritant contact dermatitis in adults [UpToDate 2023]. Disponível em: www.uptodate.com/contents/irritant-contact-dermatitis-in-adults
18 – Primary Care Dermatology Society. Eczema: contact allergic dermatitis (including latex and rubber allergy) [online]. 2022. Disponível em: www.pcds.org.uk/clinical-guidance/eczema-contact-allergic-dermatitis-including-latex-and-rubber-allergy
19 – Johnston G, Exton L, Mohd M, Slack J, Coulson I, English J, Bourke J. British Association of Dermatologists’ guidelines for the management of contact dermatitis 2017. British Journal of Dermatology. 2017;176(2): 317-329. doi: 10.1111/bjd.15239.
20 – Ruenger T. Dermatite de contacto (manual MSD para profissionais de saúde) [online]. 2023. Disponível em: https://www.msdmanuals.com/pt-pt/profissional/dist%C3%BArbios-dermatol%C3%B3gicos/dermatite/dermatite-de-contato
ANEXOS
Figura 1. Evidência fotográfica da dermatite apresentada pelo trabalhador.

Quadro 1. Quadro comparativo entre os principais tipos de dermatite (16, 17, 18, 19, 20)
| Irritativa (80% dos casos) | Alérgica (20% dos casos) | |
| Apresentação | Surge por lesão direta da pele após contato com substâncias irritantes, provocando lesão da sua camada mais superficial e ativação de mediadores inflamatórios. Provocada por substâncias irritantes a todos os indivíduos. O grau de irritação cutânea depende de fatores, como propriedades químicas e concentração da substância irritante, tempo de exposição, condições ambientais, como temperatura e humidade, e ausência de contato da pele exposta ao produto com o ar. | Resposta de hipersensibilidade retardada mediada por células T a agentes exógenos e a doença de pele ocupacional mais frequente. Profissionais de saúde, trabalhadores da indústria química, esteticistas e cabeleireiros, maquinistas e trabalhadores da construção civil têm o maior risco de desenvolver dermatite de contato alérgica ocupacional. A exposição a alergénios industriais comuns também pode ocorrer em casa. É uma reação individual a uma substância inócua para a maioria dos indivíduos. A reação é imune e surge mesmo após exposições de curta duração. Se não for alérgico, pode ter contato diário e prolongado com o material, que, ainda assim, nenhuma dermatite irá surgir (a não ser que a substância cause dermatite irritativa). Pode surgir após um primeiro contato com uma determinada substância, ou após anos de contato com um produto que nunca causou alergia. |
| Causas comuns | ¾ Produtos químicos responsáveis por irritação da pele;
¾ Humidade constante, como mãos molhadas muito tempo (água ou suor) por maceração; ¾ Roupas que causam fricção, principalmente se associado a pele húmida (meias, luvas e/ou fraldas); ¾ Material que cause microtraumas por manipulação constante; ¾ Comum em mecânicos, agricultores, construção civil, empregados de limpeza, pintores, cabeleireiros. ¾ Detergentes, Sabão, Shampoos, Cremes, Cremes de barbear ¾ Solventes (acetonas, por exemplo); ¾ Desinfetantes, Álcool/Soluções de base alcoólica; ¾ Óleos; ¾ Plantas; ¾ Cimento. ¾ Colas, Verniz; ¾ Alimentos ácidos; ¾ Fototóxica (antibióticos, anti-hipertensivos, cítricos, perfumes, alcatrão de carvão, plantas, anti-inflamatórios não esteroides); ¾ Pós/Poeiras; ¾ Borrachas, Plásticos; ¾ Giz; ¾ Fibra de vidro; ¾ Madeira, Papel; ¾ Metais |
¾ Acrilatos;
¾ Adesivos; ¾ Antibióticos tópicos (neomicina, bacitracina, gentamicina); ¾ Benzoato; ¾ Benzocaína (anestésicos tópicos); ¾ Borrachas (incluindo latex) – Luvas, preservativos, cateteres, balões, sapatos; ¾ Casca da manga; ¾ Cosméticos (Tintas para cabelo, verniz de unhas, removedor de verniz, desodorizantes, hidratantes, loções pós-barba, perfumes, protetores solares); ¾ Cremes com corticoides com utilização por mais de uma semana; ¾ Formaldeídos ou libertadores destes (shampoos, condicionadores, hidratantes e cosméticos em geral); ¾ Fragrâncias (perfumes, loções de barbear, desodorantes, sabonetes); ¾ Fruto de Ginkgo; ¾ Metais: níquel, cobalto, cromatos, mercúrio, ouro Níquel (botões, colares, pulseiras, brincos, bijuterias); ¾ Parabenos; ¾ Plantas: (Hera venenosa, carvalho venenoso, sumagre); ¾ Propilenoglicol ¾ Resinas/Epóxi; ¾ Tatuagem de hena; ¾ Timerosal (alguns medicamentos e vacinas); ¾ Tintura de alguns tecidos. |
| Sintomas | ¾ Vermelhidão/Rash
¾ Dor ¾ Secura da pele ¾ Pequenas descontinuidades na pele ¾ Prurido ¾ As mãos são as áreas mais comumente afetadas, principalmente no dorso e entre os dedos |
¾ Vermelhidão/Rash em relevo
¾ Prurido ¾ Em casos graves, as lesões podem formar bolhas e causar dor. A erupção é geralmente limitada às áreas em contato direto com o alergénio, mas pode surgir em outras áreas do corpo, se o alergénio puder ser transportado pelas mãos. Geralmente surge nas primeiras 12 a 48 horas após a exposição ao alérgeno, embora, possa demorar até duas semanas |
| Tratamento | ¾ Remover a substância irritativa
¾ Leitura de rótulos ¾ Utilização de luvas de nitrilo para evitar contacto direto ¾ Analisar se luva não causa maceração ¾ Cremes ou loções hidratantes, sem alergénios ¾ Anti histamínicos para aliviar prurido ¾ Corticoides em casos mais graves ¾ Geralmente resolve mais rapidamente |
¾ Remover o alergénio
¾ Leitura de rótulos ¾ Cremes hidratantes e loções calmantes, como calamina ¾ Anti histamínicos para aliviar prurido ¾ Corticoides em casos mais graves ¾ As lesões tendem a desaparecer em duas a quatro semanas, mas pode ser superior |
(1)Diana Costa
Enfermeira numa empresa do ramo automóvel, com competência acrescida diferenciada em Enfermagem do Trabalho. Morada: Rua do Barreiro, 547. 4405-730, Vila Nova de Gaia. E-mail: enf.dianacosta@gmail.com. Nº ORCID: https://orcid.org/0000-0002-1341-0864