Peixoto J, Macedo G, Silva B, Costa F, Lage G, Salgado M, Oliveira S. Riscos Psicossociais: Realidade de um Hospital Periférico Português. Revista Portuguesa de Saúde Ocupacional online. 2025; 19: esub498. DOI: 10.31252/RPSO.07.06.2025
PSYCHOSOCIAL RISKS: THE REALITY OF A PORTUGUESE PERIPHERAL HOSPITAL
TIPO DE ARTIGO: Artigo Original
Autores: Peixoto J(1), Macedo G(2), Silva B(3), Costa F(4), Lage G(5), Salgado M(6), Oliveira S(7).
RESUMO
Introdução
Os fatores de risco psicossociais têm-se tornado uma preocupação crescente na área da saúde levantando desafios nos Serviços de Saúde e Segurança Ocupacional.
Objetivos
Este estudo propõe-se a identificar os riscos psicossociais mais prevalentes entre profissionais de saúde de um hospital periférico, visando implementar medidas.
Materiais e Métodos
Trata-se de um estudo observacional transversal com abordagem qualitativa. A recolha de dados foi realizada através do Questionário Copenhagen Psychosocial Questionnaire (COPSOQ II) complementada por um questionário de dados sociodemográficos e profissionais. A análise estatística foi através do SPSS® versão 26.
Resultados
A amostra final contou com 18% de adesão. Os resultados revelaram que as dimensões com maior perceção de risco elevado para a saúde foram as exigências emocionais, exigências cognitivas e ritmo de trabalho. Observou-se uma variação significativa na perceção dos riscos psicossociais com base em caraterísticas sociodemográficas e socioprofissionais, como género, antiguidade, idade, escolaridade e categoria profissional.
Discussão/Conclusão
Este estudo destaca-se pela sua abrangência e por explorar os efeitos combinados e interativos de múltiplos riscos psicossociais. Os resultados revelam a urgência de uma abordagem integrada na gestão dos riscos psicossociais, implementando políticas e práticas eficazes que promovam um ambiente de trabalho saudável. A continuidade deste tipo de avaliações é essencial para o desenvolvimento da saúde ocupacional e, consequentemente, para a sustentabilidade das empresas.
PALAVRAS-CHAVE: Riscos Psicossociais, Saúde Ocupacional, Medicina do Trabalho, Segurança no Trabalho, Psicologia do Trabalho, Profissionais de Saúde.
ABSTRACT
Introduction
Psychosocial risk factors have become a growing concern in the field of health, posing challenges for Occupational Health and Safety Services.
Objectives
This study aims to identify the most prevalent psychosocial risks among healthcare professionals in a peripheral hospital, with the goal of implementing preventive measures.
Materials and Methods
This is a cross-sectional observational study with a qualitative approach. Data collection was carried out using the Copenhagen Psychosocial Questionnaire (COPSOQ II), complemented by a sociodemographic and professional data questionnaire. Statistical analysis was performed using SPSS® version 26.
Results
The final sample had an 18% response rate. The results revealed that the dimensions with the highest perception of health-related risk were emotional demands, cognitive demands, and work pace. A significant variation in the perception of psychosocial risks was observed based on sociodemographic and professional characteristics such as gender, tenure, age, education level, and professional category.
Discussion/Conclusion
This study stands out for its comprehensiveness and for exploring the combined and interactive effects of multiple psychosocial risks. The results highlight the urgency of an integrated approach to managing psychosocial risks, through the implementation of effective policies and practices that promote a healthy work environment.
KEYWORDS: Psychosocial Risks, Occupational Health, Occupational Medicine, Workplace Safety, Work Psychology, Healthcare Professionals.
INTRODUÇÃO
Os fatores de risco de natureza psicossocial têm ganhado crescente importância e centralidade nas últimas décadas e são hoje uma grande preocupação de Saúde Pública (1) (2) e um desafio maior para os Serviços de Saúde e Segurança do Trabalho. O interesse no seu estudo é relativamente recente e deve-se essencialmente às mudanças sociopolíticas, tecnológicas, de organização e mercado de trabalho que se traduzem num conjunto de novos riscos para o trabalhador (3).
A Organização mundial de Saúde (OMS), em 1981, define-os como fatores que influenciam a saúde e bem-estar do indivíduo e do grupo e que advêm da psicologia do indivíduo, da estrutura e da função da organização de trabalho. Já em 1986, a Organização Internacional do Trabalho expandiu essa definição para incluir interações entre o contexto, conteúdo e condições de trabalho com as competências, cultura, valores e necessidades pessoais dos trabalhadores, influenciando a sua saúde física e mental, produtividade e satisfação profissional (4).
Eles têm origem multifatorial e são subjetivos à experiência do trabalhador. Relacionam- se com a organização do trabalho, cultura organizacional, gestão e condições físicas no local de trabalho (5). A Agência Europeia para a Segurança e Saúde no Trabalho (2007) relaciona-os com os contextos sociais e ambientais. Estudos mostram que os mais comuns estão mais associados às especificidades das tarefas e menos com a violência no local de trabalho, apesar de esta última ter consequências mais graves. Estatisticamente, cerca de 28% dos trabalhadores europeus relataram que o seu bem-estar mental foi afetado pela exposição a riscos psicossociais entre 1999 e 2007, equivalente a quase 55,6 milhões de trabalhadores (6).
A partir destas categorizações é possível perceber que não existe uma teoria ou expressão universal que defina o conceito de riscos psicossociais. O que é amplamente reconhecido é que a exposição a estes fatores acarreta consequências negativas significativas para os colaboradores, para os locais de trabalho e para a sociedade (7). Em Portugal, cerca de 1 em cada 5 pessoas tem algum problema de saúde psicológica (8).
Os profissionais de saúde, por determinadas condições de trabalho, parecem estar particularmente sujeitos a problemas de saúde mental. Este setor, que emprega 11% dos trabalhadores na Europa, enfrenta desafios como o envelhecimento da população, exigências cognitivas e emocionais, aumento da necessidade de mão- de-obra e predominância feminina, o que acarreta desafios específicos devido à dupla carga de trabalho familiar e laboral (9) (10) (11) (12).
De acordo com o Terceiro Questionário Europeu de Riscos Novos e Emergentes (13), a pressão por falta de tempo é um dos fatores mais comuns no setor da saúde, afetando 58% dos trabalhadores. A exposição a esses riscos está associada a consequências como burnout, depressão e doenças cardiovasculares e até possíveis correlações com o cancro, segundo a Agência Internacional de Pesquisa em Cancro (IARC) (14) (15) (16).
Para as instituições de saúde, a exposição dos trabalhadores a riscos psicossociais tem um impacto significativo na produtividade, níveis de absentismo e de turnover (9) (17). Particularmente, estima-se que cerca de 50 a 60% do total de dias de absentismo laboral estejam relacionados com o stress induzido pelo trabalho (18). A nível social, a pressão sobre os serviços nacionais de saúde tem um impacto negativo no Produto Interno Bruto (PIB) dos países, com estimativas de custos anuais de aproximadamente 20 mil milhões de euros (ESENER, 2019).
Muitos países têm estruturas legais e regulatórias em vigor que exigem que os empregadores abordem estes riscos e forneçam um ambiente de trabalho saudável. Portugal possui legislação específica sobre a sua avaliação e gestão, baseada na Lei n.º 102/2009 e no Decreto-Lei n.º 91/2017 (19) (20). Estes regulamentos obrigam os empregadores a realizar avaliações abrangentes de riscos, incluindo os psicossociais, e a informar e formar os trabalhadores sobre os mesmos. A legislação também exige a consulta e participação dos trabalhadores ou dos seus representantes nos processos de tomada de decisão relacionados com a segurança e saúde no trabalho.
Assim, o papel do Médico do Trabalho assume-se como elo fundamental na avaliação do estado de saúde dos colaboradores, na avaliação das aptidões cognitivo-comportamentais, fisiológicas e anatomofuncionais do trabalhador que condicionem a sua funcionalidade (21) e na implementação de medidas preventivas. No Hospital de Guimarães, há uma colaboração estreita entre o serviço de Medicina do Trabalho e de Psicologia Ocupacional, em relação ao acompanhamento psicológico dos profissionais. Contudo, até então existia um défice na auscultação, pilar basal nesta temática (1).
Dada a importância clínica, legal, social, empresarial e científica do tema, foi feita a avaliação dos fatores de risco psicossociais do Hospital Senhora da Oliveira Guimarães, um hospital distrital português.
OBJETIVO
Com este estudo pretende-se, primariamente, ter uma perspetiva dos riscos psicossociais mais prevalentes em profissionais de um hospital periférico, com o objetivo de contribuir para a definição e implementação de medidas dirigidas aos riscos identificados. De acordo com os resultados obtidos, tendo por base o guia técnico n.º 3 da DGS e as diretrizes do selo da Ordem do Psicólogos Portugueses para um local de trabalho saudável, pretende-se a adoção de políticas e medidas internas de saúde ocupacional, através da promoção da saúde– física e psicológica– e bem-estar dos/as profissionais de forma a minorar/mitigar os fatores de risco identificados.
Secundariamente, pretende-se:
- Identificar os aspetos positivos no ambiente de trabalho que devem ser promovidos e reforçados;
- Analisar a perceção dos fatores de risco psicossocial, por subescala;
- Verificar se existe diferença na perceção dos riscos profissionais em função das caraterísticas sociodemográficas (idade, género, habilitações académicas) e socioprofissionais dos participantes (categoria profissional, serviço, tempo de serviço, serviço, vínculo laboral, horário de trabalho);
- Verificar se existe diferença na perceção dos riscos profissionais entre os colaboradores dos serviços clínicos e não clínicos.
Por último, almeja-se dar a conhecer os riscos específicos a cada serviço ou trabalhador.
MATERIAIS E MÉTODOS
Tipo de estudo
Dado o desafio da investigação e o objetivo, considera-se este estudo como observacional de natureza transversal. É utilizada uma abordagem qualitativa que visa, essencialmente, avaliar a perceção dos fatores psicossociais em profissionais de saúde.
Participantes
Do total de 239 elementos, definiu-se que a amostra abrangida seriam todos os profissionais do Hospital Senhora da Oliveira Guimarães que participem voluntariamente.
Variáveis
Para a elaboração deste estudo definimos as seguintes variáveis:
- Variáveis independentes
- Sociodemográficas:
- Género: feminino, masculino;
- Grupo etário: <35, 36-55, >56 anos;
- Habilitações académicas: até ensino secundário, ensino
- Socioprofissionais:
- Categoria Profissional: Enfermeiros, Médicos, Assistentes Operacionais e Outros;
- Local de Trabalho:
- Urgência, Cirurgia Geral, Medicina
- Clínico (Medicina Interna, Pediatria, Unidade Cuidados Intensivos, Cardiologia, Psiquiatria, Neurologia, Neonatologia, Medicina Física e de Reabilitação, Pneumologia, Internamento Geral, Gastroenterologia, Oncologia, Cuidados Paliativos, Unidade Móvel de Apoio Domiciliário, Imunoalergologia, Cirurgia Geral, Bloco operatório, Urologia, Cirurgia Vascular, Unidade de Cirurgia de Ambulatório, Ortopedia) versus não clínico (Esterilização, Instalações e Equipamentos, Farmácia, Contabilidade/Faturação, Arquivo, Recursos Humanos, Informática, Apoio Clínico).
- Tempo de serviço: <10, 11-20, >20
- Horário de Trabalho: com trabalho noturno, sem trabalho
- Variáveis dependentes: riscos profissionais em profissionais de saúde
- Sociodemográficas:
Destaca-se que, para a análise estatística, as subcategorias dentro da categoria profissional e dos serviços foram selecionadas com base no maior número absoluto de respostas obtidas.
Tempo de Estudo
O questionário foi aplicado no período decorrente entre 3 de julho e 31 de agosto de 2023.
Método de Avaliação
O contacto com os profissionais foi realizado através do e-mail profissional, com uma nota introdutória explicando o objetivo do questionário, o instrumento de recolha e análise de dados, garantindo anonimidade e confidencialidade. A aceitação da participação era dada ao responder ao questionário.
Para garantir o sucesso da investigação, foi crucial envolver todos os profissionais. A enfermagem do trabalho desempenhou um papel importante na sensibilização dos mesmos, através dos diretores de serviço e gestores. Como facilitador, foram distribuídos cartazes em locais específicos com um código QR de acesso.
Instrumento de Colheita de Dados
Utilizou-se o site “Observatório Português de Fatores Psicossociais Ocupacionais” – POPsy@Work®, que permitiu agregar dois questionários: Questionário de Dados Demográficos e Copenhagen Psychosocial Questionnaire (COPSOQ II) – Versão Média Portuguesa.
O Questionário de Dados Demográficos incluiu variáveis sociodemográficas e socioprofissionais previamente referidas. As variáveis independentes foram formatadas como perguntas fechadas com múltiplas categorias, e a idade e a antiguidade foram categorizadas por intervalos.
Para avaliar os riscos psicossociais, utilizou-se o COPSOQ II– Versão Média Portuguesa, validado para a população portuguesa por Carlos Fernandes Silva e a sua equipa (22). Trata-se de um questionário de autopreenchimento com 76 itens, respondidos numa escala de Likert de 5 pontos, onde 1 indica “nunca/quase, nunca” e 5 indica “sempre” ou “extremamente”. A versão média inclui dois itens invertidos (42 e 45), onde as respostas são ajustadas conforme a inversão.
O COPSOQ II mede a exposição aos fatores de risco psicossociais e os seus impactos na saúde. É amplamente reconhecido como um dos questionários mais aceites globalmente para avaliação de riscos psicossociais no trabalho, abrangendo uma vasta gama de dimensões psicossociais suportadas pelas teorias mais aceites no campo. As caraterísticas psicométricas do COPSOQ II foram analisadas em vários estudos, apontando para uma boa fiabilidade e consistência interna das escalas, diferenciando bem entre grupos como género, profissão e nível socioeconómico.
O questionário está dividido em oito escalas de fatores psicossociais de risco, cada uma com subescalas detalhadas. A tabela 1 descreve estes grupos de questões. Os fatores numerados de 1 a 9 são considerados “fatores de risco”, do 10 ao 24 são “fatores protetores” e os restantes são “fatores de saúde”.
Este questionário avaliou a perceção dos participantes sobre a sua exposição a cada dimensão dos fatores psicossociais e o seu impacto na saúde. Os resultados são apresentados num formato de “semáforo”, categorizando a média de cada dimensão conforme a distribuição possível: verde (0 a 2,33) para baixo ou sem risco, amarelo (2,34 a 3,66) para risco normal e vermelho (3,67 a 5) para risco elevado (22).
Tratamento de Dados
A recolha de dados foi realizada através da plataforma POPsy@Work®, que integra uma equipa multidisciplinar de investigadores de várias universidades portuguesas.
Esta plataforma permite que os responsáveis pela saúde ocupacional e segurança e saúde no trabalho das empresas possam criar uma conta e avaliar o perfil psicossocial no trabalho dos seus colaboradores, comparando-os anonimamente com os dados de todos os participantes da plataforma. Para maior flexibilidade no tratamento de dados, estes foram extraídos da plataforma em formato Excel e importados para o software Statistical Package for Social Sciences (SPSS), versão 26, onde foi realizada a análise estatística.
Foram utilizados testes de qui-quadrado para analisar a associação entre variáveis qualitativas. Quando a percentagem de células com contagem esperada inferior a 5 foi superior a 20%, utilizou-se o Teste Exato de Fisher-Freeman-Halton, uma extensão do teste de Fisher apropriada para tabelas de contingência com dimensões superiores a 2×2 (superior a duas categorias para cada variável). Para identificar diferenças estatisticamente significativas, aplicaram-se testes z de comparação de proporções com correção Bonferroni. O V de Cramer (φc) foi utilizado como medida da dimensão do efeito. Os testes estatísticos foram realizados considerando um nível de significância de 5%.
Procedimentos Formais e Éticos
A avaliação foi realizada pelo serviço de Medicina do Trabalho do Hospital de Guimarães, após autorização formal da Comissão de Ética. Foi também obtida autorização dos responsáveis pelo COPSOQ II, nomeadamente do Professor Carlos Fernandes da Silva e do Dr. Pedro Bem-Haja, que formaram e apoiaram a investigadora principal quanto ao funcionamento da plataforma utilizada.
O acesso à plataforma foi protegido por senha, conhecida apenas pelos autores do estudo. Os dados pessoais foram obtidos e tratados conforme a legislação europeia e portuguesa em matéria de proteção de dados (Regulamento 2016/679/UE). Após aprovação ética, o questionário foi aplicado, garantindo a confidencialidade, anonimato e proteção de dados dos participantes, que podiam interromper a participação a qualquer momento.
RESULTADOS
Caraterização da amostra
OquestionárioCOPSOQIIteveumaadesãodapopulação-alvode18%.
A amostra deste estudo é composta por 446 participantes, cujas caraterísticas sociodemográficas e socioprofissionais são apresentadas na Tabela 2. A maioria dos participantes são do sexo feminino (n= 364, 81,6%), e mais de metade têm idades compreendidas entre os 36 e os 55 anos (n= 265, 59,4%). No que diz respeito ao nível de escolaridade, a maioria tem o ensino superior (n= 337, 76,4%). No que se refere a caraterísticas socioprofissionais, verifica-se que quase metade da amostra é composta por enfermeiros (n= 214, 48,0%) e em termos de local onde exercem funções destacam-se a Urgência (n= 40, 38,1%), Cirurgia Geral (n= 33, 31,4%) e Medicina Interna (n= 32, 30,5%); de referir ainda que a maioria dos profissionais pertence a serviços clínicos (n= 322, 90,2%). Relativamente ao vínculo laboral, considera-se estável (contrato a tempo indeterminado ou funções públicas) na maioria dos casos (n= 340, 81,3%). Observa-se ainda que 35,4% dos participantes (n= 158) exerce funções há mais de 20 anos e mais de metade faz turnos noturnos (n= 260, 58,3%).
Avaliação do COPSOQ
A análise dos resultados do COPSOQ pressupõe a interpretação fator a fator de acordo com o descrito no manual técnico do COPSOQ II (Silva et al).
O Gráfico 1 apresenta as medidas descritivas relativas às dimensões da perceção dos fatores de risco psicossocial. Salientam-se como dimensões em relação às quais há mais profissionais com perceção de risco elevado para a saúde as “exigências emocionais” (n= 344, 77,1%), “exigências cognitivas” (n= 344, 77,1%) e o “ritmo de trabalho” (n= 255, 57.,2%). Por outro lado, as dimensões “comportamentos ofensivos” (n= 413, 92,6%) e a “transparência do papel laboral” (n= 382, 85,7%) destacam-se como aquelas em que há mais profissionais com perceção de situação favorável para a saúde.
Diferenças na perceção dos riscos profissionais em função das caraterísticas sociodemográficas e socioprofissionais
Nesta secção, analisa-se a perceção de riscos psicossociais apresenta variações com base nas caraterísticas sociodemográficas (idade, género, habilitações literárias) (tabela 3) e socioprofissionais (categoria profissional, serviço, experiência profissional, tipo de vínculo e horário de trabalho) (tabela 4) dos participantes. As tabelas mencionadas apresentam os resultados das análises de diferenças entre participantes ao nível dos domínios da perceção dos riscos profissionais, sendo apresentados apenas aqueles em que se registaram diferenças estatisticamente significativas (p< 0,05).
DISCUSSÃO
Este estudo cumpriu os seus objetivos: avaliar os riscos psicossociais mais prevalentes entre os profissionais de um hospital periférico em Portugal.
Assim como em outras investigações, os grupos profissionais mais representativos foram o pessoal de enfermagem, médico e assistentes operacionais. Embora os Enfermeiros e Assistentes Operacionais tenham fornecido mais respostas em termos absolutos, os Técnicos Superiores de Saúde tiveram a maior taxa de adesão, destacando a importância da comunicação eficaz entre grupos.
A análise evidencia dimensões críticas que são concordantes com as conclusões de outros estudos nacionais e internacionais (23) (24) (25). Estas são apontadas, transversalmente, como tendo uma relação positiva com problemas de saúde mental independentemente da categoria profissional (26) (27).
Globalmente, a categoria dos fatores de saúde encontra-se como risco moderado. Segundo Gray e Bridgeman (28) (29), os profissionais de saúde enfrentam elevadas taxas de problemas de saúde mental, como burnout, transtorno de stress pós-traumático, ansiedade e depressão devido às condições psicossociais no local de trabalho. Pela sua gravidade, seria de extrema importância a abordagem de mitigação precoce, já realçada por Cotrim (25), que associam estas dimensões à capacidade para o trabalho.
Os resultados também sublinham a influência das variáveis sociodemográficas e socioprofissionais na perceção dos riscos. O género feminino demonstrou uma maior perceção de risco em várias dimensões. Estudos indicam que as trabalhadoras experienciam maior exposição a riscos psicossociais, embora tenham mais recursos no trabalho para enfrentar essas exigências (30).
Dado o envelhecimento crescente da população trabalhadora, as diferenças relativas ao grupo etário também são dignas de nota. Para efeitos de análise dos resultados, e dada a sua intrínseca relação, optou-se por agregar as variáveis de grupo etário e tempo de serviço na análise dos riscos psicossociais em profissionais. Profissionais com mais idade/mais tempo de serviço apresentam resultados mais positivos nas dimensões relacionadas com a insegurança, influência, significado e transparência no trabalho, dada a sua maior experiência profissional. Contudo, a necessidade contínua de atualização científica de elevada complexidade pode constituir um fator de desgaste ao longo dos anos, dadas as alterações da capacidade de adaptação e aprendizagem destes profissionais. Grupos etários mais jovens encontram mais recursos no trabalho e menos exigências (30), justificando a observação de que os trabalhadores mais velhos parecem encontrar maiores efeitos negativos nos fatores de saúde (31) (32). Profissionais com menos de dez anos de serviço apresentam maior insegurança laboral, mas uma perceção geral positiva da sua saúde.
Este estudo sugere que profissionais de saúde com níveis de escolaridade mais altos possuem melhor capacidade de gestão de stress, maior acesso a recursos e autonomia (de decisão, gestão, entre outros), influenciando a sua perceção dos riscos psicossociais. No entanto, também têm maiores expectativas em relação ao ambiente de trabalho e progressão de carreira (33). A escolaridade desempenha um papel relevante. Trabalhadores com menor escolaridade percecionam maiores riscos psicossociais, sublinhando a importância de programas de educação contínua e formação em saúde ocupacional.
Na sequência dos fatores enumerados previamente, os médicos e enfermeiros parecem estar sujeitos a altos níveis de exigências cognitivas e emocionais devido à natureza complexa e elevada responsabilidade do seu trabalho, que desafiam a sua capacidade de gerir os conflitos entre vida profissional e pessoal, implicam longas horas de trabalho e pressão para manter altos padrões de desempenho. Pelo contrário, a perceção de riscos psicossociais entre os assistentes operacionais pode explicar-se pela natureza muitas vezes invisível e subvalorizada do seu trabalho e falta de oportunidades de progressão na carreira (34).
A literatura evidencia que profissionais que trabalham em serviços de urgência reportam frequentemente altos níveis de stress devido ao volume e à natureza imprevisível de trabalho. No entanto, também permite desenvolver níveis elevados de autoeficácia e compromisso com o trabalho, possivelmente devido à natureza crítica das suas funções e ao impacto direto que percebem no atendimento ao paciente. A satisfação no trabalho, frequentemente relacionada com a realização pessoal e profissional, também é reportada como elevada (35). Na área da Medicina Interna, onde decisões médicas complexas são frequentes e podem afetar significativamente os resultados dos pacientes, a literatura aponta para uma alta perceção de risco associada às exigências cognitivas e à influência no trabalho (36). Profissionais de Cirurgia Geral enfrentam desafios relacionados ao ritmo de trabalho e à pressão constante para manter a precisão sob condições de stress, mas percecionam positivamente a qualidade e suporte da liderança, que são fundamentais para o desempenho da equipa (37) e enfatiza a importância da coordenação e da comunicação eficaz em equipa em contextos de alta pressão.
Existe uma perceção generalizada que nos serviços não clínicos, muitas vezes caracterizados por funções administrativas ou de suporte, existem menos exigências emocionais, mas a falta de flexibilidade e autonomia no trabalho, bem como a escassa interação com colegas, pode levar a conflitos de funções e a sentimentos de injustiça ou subvalorização, que são associados a sintomas depressivos e problemas de bem-estar (35) (38).
O impacto dos turnos de trabalho, especialmente os noturnos, está associado a maiores riscos de conflitos trabalho-família e problemas de saúde, como os problemas músculo-esqueléticos, exigindo uma atenção particular em políticas de gestão de horários e suporte ocupacional (39) (40).
O presente estudo destaca-se pela inclusão de diversas categorias profissionais dentro do ambiente hospitalar, oferecendo uma perspetiva mais holística dos riscos psicossociais enfrentados em diferentes níveis de atuação profissional. Além disso, a investigação, ao fazer uso das subescalas do COPSOQ, proporcionou uma análise detalhada da interação entre diversas variáveis, contribuindo para uma compreensão mais profunda de como diferentes fatores se inter-relacionam e impactam o bem-estar dos profissionais de saúde, um aspeto muitas vezes negligenciado pela literatura existente.
A taxa de adesão superior à de muitos estudos semelhantes revela que as medidas de sensibilização foram eficazes. A utilização de uma plataforma de recolha de dados prática facilitou a obtenção e análise dos resultados. Contudo, para efeitos do presente estudo, a avaliação estatística fornecida pela plataforma mostrou-se insuficiente.
Apesar das conquistas, o estudo enfrenta desafios comuns na pesquisa de riscos psicossociais, como a escassez de estudos longitudinais e a variação nas metodologias de avaliação. A padronização das medidas e o uso de instrumentos validados internacionalmente são essenciais para melhorar a qualidade e a comparabilidade dos dados coletados. Além disso, o método de avaliação utilizado, apesar de abrangente, revelou-se extenso e as questões apresentadas foram percecionadas como subjetivas ou de difícil interpretação por alguns participantes, o que pode influenciar a precisão das respostas e constituir um fator de desistência de muitos profissionais. O viés de participação também é uma preocupação, pois os profissionais que responderam podem estar sujeitos a níveis mais altos de stress psicológico, distorcendo a representação dos riscos psicossociais no ambiente hospitalar.
CONCLUSÃO
Este estudo revelou dados importantes sobre a perceção de riscos psicossociais entre profissionais de saúde num hospital periférico à luz do conhecimento atual, destacando-se pela sua abrangência e por explorar os efeitos combinados e interativos de múltiplos riscos psicossociais. Entre os achados mais significativos, salientam-se as altas taxas de perceção de risco elevado nas dimensões de exigências cognitivas e emocionais e no ritmo de trabalho.
Surpreendentemente, a taxa de adesão ao estudo foi superior ao observado na maioria dos estudos semelhantes.
Em termos de variáveis sociodemográficas, notou-se que o género feminino vivencia um risco mais elevado em dimensões como burnout e problemas em dormir.
Neste estudo, observou-se que os profissionais de saúde com mais idade, bem como aqueles com mais anos de serviço, tendem a ter uma perceção mais favorável em várias dimensões psicossociais importantes, como influência no trabalho, justiça e respeito, possibilidade de desenvolvimento, reconhecimento e transparência. Em contraste, a mesma população apresenta uma perceção elevada de risco em áreas como burnout, saúde geral e stress. Profissionais com menos de dez anos de serviço apresentam maior insegurança laboral, mas uma perceção geral positiva da sua saúde.
A escolaridade mostrou um peso significativo na perceção de risco, com profissionais de ensino superior a reportarem uma perceção mais favorável em variáveis como comunidade social no trabalho, possibilidade de desenvolvimento, entre outras. Inversamente, aqueles com escolaridade até ao ensino secundário tiveram uma perceção mais negativa destas mesmas variáveis, bem como de outras dimensões, como a saúde geral.
Os resultados por local de trabalho foram particularmente curiosos. Os trabalhadores da Urgência destacaram-se positivamente quanto à autoeficácia, satisfação laboral e compromisso com o local de trabalho, enquanto o suporte e a qualidade da liderança também foram altamente valorizados pelo serviço de Cirurgia Geral. Nos serviços não clínicos, houve uma perceção de risco elevado em fatores de saúde, como sintomas depressivos, enquanto nos clínicos destacam-se as exigências emocionais.
O trabalho por turnos revelou contrastes marcantes. Os profissionais que realizam turnos noturnos reportaram uma perceção de risco elevado em muitas dimensões, tais como: conflito trabalho-família, sintomas depressivos, justiça e respeito, entre outros. Por outro lado, aqueles sem turnos noturnos perceberam as mesmas dimensões de forma mais favorável, destacando o impacto significativo dos horários de trabalho sobre a saúde psicossocial.
Este estudo permitiu, assim, contribuir para a implementação de uma metodologia de gestão dos riscos psicossociais do trabalho no Hospital Senhora Oliveira, identificando situações que requerem intervenção urgente pelo serviço de Medicina do Trabalho e estabelecendo protocolos para a intervenção do Psicólogo da Saúde Ocupacional em emergências, catástrofes e casos de violência interpessoal. Como resultado, foram feitas alterações organizacionais, incluindo a reorganização de equipas e horários, melhoria da relação colaborador-doente/tarefa e promoção da colaboração inter-equipas. Atualmente, em parceria com o serviço de Psicologia, já se realizam focus groups em alguns serviços do hospital, permitindo adaptar as estratégias de intervenção às necessidades específicas de cada serviço. Além disso, foi disponibilizada uma formação online para todos os profissionais, visando aumentar a consciencialização sobre os riscos psicossociais identificados e facilitar os ajustamentos necessários.
Este será, potencialmente, o primeiro passo na gestão dos riscos psicossociais. No futuro, é crucial que a avaliação dos riscos psicossociais seja contínua e integrada no planeamento estratégico do hospital. Por fim, um diálogo permanente entre investigadores, profissionais de saúde e gestores hospitalares é essencial para garantir que as intervenções sejam baseadas em evidências e adequadas às realidades do ambiente de trabalho, promovendo um ambiente mais saudável e produtivo.
REFERÊNCIAS
- Moreira S, Nunes C, Rocha Nogueira J, coordenação. Guia técnico n.º 3: Vigilância da saúde dos trabalhadores expostos a fatores de risco psicossocial no local de trabalho. Lisboa: Direção-Geral da Saúde; 2021. Disponível em: https://www.sgeconomia.gov.pt/destaques/dgs-guia-tecnico-vigilancia-da-saude-dos-trabalhadores-expostos-a-fatores-de-risco-psicossocial-no-local-de-trabalho.aspx.
- Leka S, Jain A. Health impact of psychosocial hazards at work: An overview. Geneva: World Health Organization; 2010. Disponível em: https://iris.who.int/handle/10665/44428.
- Kortum E, Leka S, Cox T. Psychosocial risks and work-related stress in developing countries: Health impact, priorities, barriers and solutions. International Journal of Occupational Medicine and Environmental Health.2010; 23(3): 225-38. DOI: 10.2478/v10001-010-0024-5. PMID: 20934955.
- International Labour Organization. Psychosocial factors at work: Recognition and control. Report of the Joint International Labour Office and World Health Organization on Occupational Health, Ninth Session, Geneva. Geneva: International Labour Organization; 1986. Disponível em: https://ilo.primo.exlibrisgroup.com/permalink/41ILO_INST/1jaulmn/alma992480113402676.
- World Health Organization. Healthy workplaces: A model for action. Geneva: World Health Organization; 2010. Disponível em: https://www.who.int/publications/i/item/9789241599313.
- European Agency for Safety and Health at Work. Factsheet 74/PT – Previsão dos peritos sobre os riscos psicossociais emergentes relacionados com a Segurança e Saúde no Trabalho (SST). European Agency for Safety and Health at Work; 2007. ISSN 1681-2166.
- European Agency for Safety and Health at Work. Calculating the cost of work-related stress and psychosocial risks. European Risk Observatory Report. European Agency for Safety and Health at Work; 2014. ISBN: 978-92-9240-420-8. DOI: 10.2802/20493.
- Gabinete de Estudos da Ordem dos Psicólogos Portugueses. Enquadramento legal da saúde ocupacional em Portugal: comentário técnico. Lisboa: Ordem dos Psicólogos Portugueses; 2018.
- Russo S, Ronchetti M, Di Tecco C, Valenti A, Jain A, Mennini FS, et al. Developing a cost-estimation model for work-related stress: An absence-based estimation using data from two Italian case studies. Scandinavian Journal of Work, Environment & Health. 2021; 47(4): 318-327. DOI: 10.5271/sjweh.3948.
- Yu F, Raphael D, Mackay L, Smith M, King A. Personal and work-related factors associated with nurse resilience: A systematic review. International Journal of Nursing Studies. 2019; 93: 129-140. DOI: 10.1016/j.ijnurstu.2019.02.014.
- Crawford J, Davis A, Cowie H, Dixon K. Women and the ageing workforce: Implications for occupational safety and health – A research review. Luxembourg: Publications Office of the European Union; 2016. ISBN: 978-92-9240-985-2. DOI: 10.2802/082637.
- European Agency for Safety and Health at Work. Work-life balance – Managing the interface between family and working life. European Agency for Safety and Health at Work; 2012. Disponível em: https://oshwiki.osha.europa.eu/en/themes/work-life-balance-managing-interface-between-family-and-working-life.
- Broughton A, Georgallis M, Gregulska J, Owdziej A, Wester M, Howard A. Managing psychosocial risks in European micro and small enterprises: Qualitative evidence from the Third European Survey of Enterprises on New and Emerging Risks (ESENER 2019). European Agency for Safety and Health at Work. 2022. ISBN: 978-92-9479-667-7. DOI: 10.2802/956032.
- Niedhammer I, Bertrais S, Witt K. Psychosocial work exposures and health outcomes: A meta-review of 72 literature reviews with meta-analysis. Scandinavian Journal of Work, Environment & Health. 2021; 47(7): 489-508. DOI: 10.5271/sjweh.3968.
- Bernal D, Campos-Serna J, Tobias A, Vargas-Prada S, Benavides F, Serra C, et al. Work-related psychosocial risk factors and musculoskeletal disorders in hospital nurses and nursing aides: A systematic review and meta-analysis. International Journal of Nursing Studies. 2015; 52(2): 635-648. DOI: 10.1016/j.ijnurstu.2014.11.003.
- International Agency for Research on Cancer. Night shift work. IARC Monographs on the Identification of Carcinogenic Hazards to Humans. Volume 124. Lyon: International Agency for Research on Cancer; 2020.
- Verhaeghe R, Mak R, Van Maele G, Kornitzer M, De Backer G. Job stress among middle-aged health care workers and its relation to sickness absence. Stress and Health. 2003; 19(5): 265-274. DOI: 10.1002/smi.985.
- Cox T, Griffiths A, Rial-González E. Work-related stress. Luxembourg: Office for Official Publications of the European Communities; 2000. ISBN: 92-828-9255-7.
- Assembleia da República. Lei n.º 102/2009, de 10 de setembro: Regime jurídico da promoção da segurança e saúde no trabalho. Diário da República. 2009; 1.ª série(176).
- Assembleia da República. Decreto-Lei n.º 91/2017, de 28 de julho: Transpõe a Diretiva (UE) 2015/652. Diário da República. 2017;1.ª série(144).
- Mendes R, Dias E. Da medicina do trabalho à saúde do trabalhador. Revista de Saúde Pública. 1991;25(5):341-349.
- Silva C, Amaral V, Pereira A, Bem-haja P, Pereira A, Rodrigues V, et al. Copenhagen Psychosocial Questionnaire II: Portugal e Países Africanos de Língua Oficial Portuguesa. 2011.
- Rodrigues C. Riscos psicossociais dos profissionais de saúde em contexto de trabalho hospitalar [dissertação de mestrado]. Évora: Universidade de Évora; 2018.
- Claudino M, Pinote S, Manzano M. Avaliação dos Fatores de Risco Psicossociais em Profissionais de Saúde num Centro Hospitalar Central. Revista Portuguesa de Saúde Ocupacional online. 2024, 17: esub0429. DOI: 10.31252/RPSO.10.02.2024
- Cotrim T, Silva C, Amaral V, Bem-haja P, Pereira A. Work ability and psychosocial factors in healthcare settings: Results from a national study. Proceedings of the 5th International Conference on Applied Human Factors and Ergonomics; 2014;19-23. Krakow, Poland. 2014. DOI: 10.54941/ahfe100477.
- Freimann T, Merisalu E. Work-related psychosocial risk factors and mental health problems amongst nurses at a university hospital in Estonia: A cross-sectional study. Scandinavian Journal of Public Health. 2015; 43(5): 447-452. DOI: 10.1177/1403494815579477.
- Aust B, Rugulies R, Skakon J, Scherzer T, Jensen C. Psychosocial work environment of hospital workers: Validation of a comprehensive assessment scale. International Journal of Nursing Studies. 2007; 44(5): 814-825. DOI: 10.1016/j.ijnurstu.2006.01.008.
- Gray P, Senabe S, Naicker N, Kgalamono S, Yassi A, Spiegel J. Workplace-based organizational interventions promoting mental health and happiness among healthcare workers: A realist review. International Journal of Environmental Research and Public Health. 2019;16(22):4396. DOI: 10.3390/ijerph16224396.
- Bridgeman P, Bridgeman M, Barone J. Burnout syndrome among healthcare professionals. American Journal of Health-System Pharmacy. 2018; 75(3): 147-152. DOI: 10.2146/ajhp170460.
- Cañavate G, Meneghel I, Salanova M. The influence of psychosocial factors according to gender and age in hospital care workers. Spanish Journal of Psychology. 2023;26:e1. DOI: 10.1017/SJP.2023.1.
- Rauschenbach C, Hertel G. Age differences in strain and emotional reactivity to stressors in professional careers. Stress and Health. 2011; 27(2): e48-e60. DOI: 10.1002/smi.1335.
- Baltes P, Baltes M. Psychological perspectives on successful aging: The model of selective optimization with compensation. Baltes P, Baltes M, editores. Successful aging: Perspectives from the behavioral sciences. New York: Cambridge University Press; 1990. p. 1-34. DOI: 10.1017/CBO978051166568.
- Siegrist J. Adverse health effects of high-effort/low-reward conditions. Journal of Occupational Health Psychology. 1996; 1(1): 27-41. DOI: 10.1037//1076-8998.1.1.27.
- Dyrbye L, Shanafelt T, Sinsky C, Cipriano P, Bhatt J, Ommaya A, et al. Burnout among health care professionals: A call to explore and address this underrecognized threat to safe, high-quality care. NAM Perspectives. Discussion Paper. Washington, DC: National Academy of Medicine; 2017. DOI: 10.31478/201707b.
- Demerouti, Evangelia & Nachreiner, Friedhelm & Schaufeli, Wilmar. The Job Demands–Resources Model of Burnout. Journal of Applied Psychology. 2001; 86. 499-512. 10.1037/0021-9010.86.3.499.
- West C, Dyrbye L, Shanafelt T. Physician burnout: Contributors, consequences and solutions. Journal of Internal Medicine. 2018; 283(6): 516-529. DOI: 10.1111/joim.12752.
- Rosen M, DiazGranados D, Dietz A, Benishek L, Thompson D, Pronovost P, et al. Teamwork in healthcare: Key discoveries enabling safer, high-quality care. American Psychologist. 2018; 73(4): 433-450. DOI: 10.1037/amp0000298.
- Wrzesniewski A, Dutton J, Debebe G. Interpersonal sensemaking and the meaning of work. Research in Organizational Behavior. 2003; 25: 93-135. DOI: 10.1016/S0191-3085(03)25003-6.
- Assunção A, Pimenta A. Job satisfaction of nursing staff in the public health network in a Brazilian capital city. Ciência & Saúde Coletiva. 2020; 25: 169-180. DOI: 10.1590/1413-81232020251.28492019.
- Ilić I, Arandjelović M, Jovanović J, Nešić M. Relationships of work-related psychosocial risks, stress, individual factors and burnout: Questionnaire survey among emergency physicians and nurses. Medycyna Pracy. 2017; 68(2): 167-178. DOI: 10.13075/mp.5893.00516.
Tabela1– Subescalas do questionário COPSO II, versão média.

Tabela 2 – Medidas descritivas relativas a caraterísticas sociodemográficas e socioprofissionais da amostra.
| n | % | |
| Sexo
Feminino |
364 |
81,6 |
| Masculino | 82 | 18,4 |
| Idade
Até 35 anos |
125 |
28,0 |
| 36-55 anos | 265 | 59,4 |
| ≥ 56 anos | 56 | 12,6 |
| Habilitações
Até ensino secundário |
104 |
23,6 |
| Ensino superior Categoria profissional
Enfermeiros |
337
214 |
76,4
48,0 |
| Médicos | 44 | 9,9 |
| Assistentes | 91 | 20,4 |
| operacionais
Outros |
97 |
21,7 |
| Local
Urgência |
40 |
38,1 |
| Cirurgia Geral | 33 | 31,4 |
| Medicina Interna | 32 | 30,5 |
| Clínico | 322 | 90,2 |
| Não clínico | 35 | 9,8 |
| Vínculo laboral
Instável |
78 |
18,7 |
| Estável | 340 | 81,3 |
| Tempo serviço
< 10 anos |
138 |
30,9 |
| 11-20 anos | 150 | 33,6 |
| > 20 anos | 158 | 35,4 |
| Tipo de horário
Sem noites |
186 |
41,7 |
| Com noites | 260 | 58,3 |
Gráfico 1 – Gráfico de semáforo da perceção dos fatores de risco psicossocial dos profissionais do HSOG.
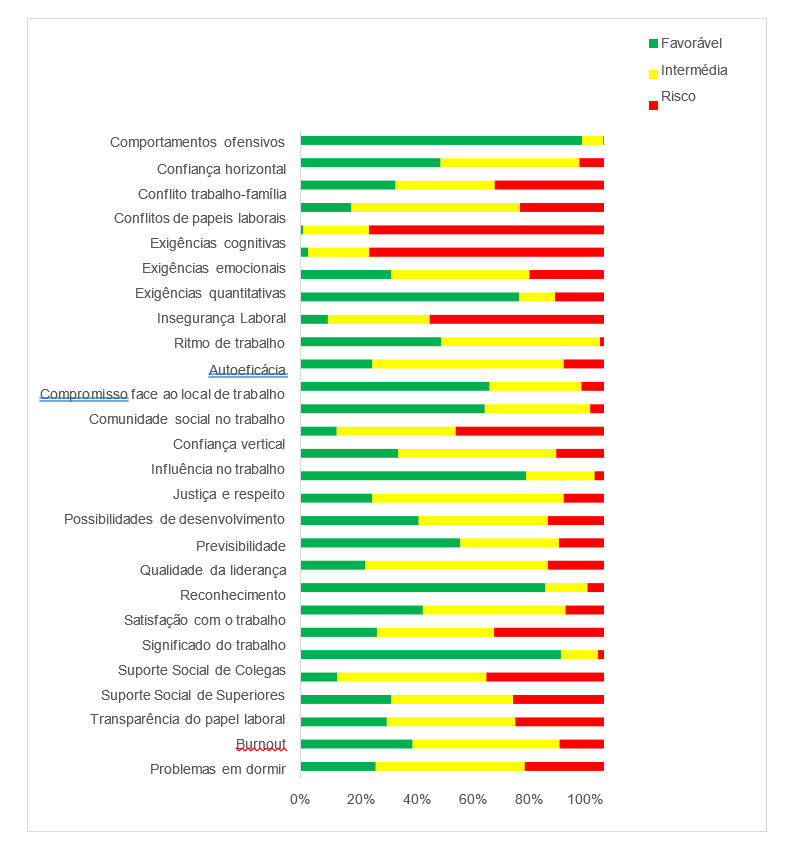
Tabela 3 – Diferenças na perceção dos riscos profissionais em função das variáveis sexo, idade e nível de escolaridade.
| Feminino
(n = 364) n (%) |
Masculino
(n = 82) n (%) |
Χ2 (2) | p | φc | ||
| Comportamentos ofensivos | Teste de Fisher1 | 0,003 | 0,17 | |||
| Favorável | 344 (94,5) | 69 (84,1) | ||||
| Intermédia | 20 (5,5) | 12 (14,6) | ||||
| Risco elevado | 0 (0,0) | 1 (1,2) | ||||
| Exigências quantitativas | 10,37 | 0,007 | 0,15 | |||
| Favorável | 108 (29,7) | 26 (31,7) | ||||
| Intermédia | 177 (48,6) | 26 (31,7) | ||||
| Risco elevado | 79 (21,7) | 30 (36,6) | ||||
| Confiança vertical | 9,90 | 0,011 | 0,15 | |||
| Favorável | 231 (63,5) | 40 (48,8) | ||||
| Intermédia | 121 (33,2) | 34 (41,5) | ||||
| Risco elevado | 12 (3,3) | 8 (9,8) | ||||
| Influência no trabalho | 9,30 | 0,013 | 0,14 | |||
| Favorável | 39 (10,) | 15 (18,3) | ||||
| Intermédia | 136 (37,4) | 39 (47,6) | ||||
| Risco elevado | 189 (51,9) | 28 (34,1) | ||||
| Significado do trabalho | 10,91 | 0,007 | 0,16 | |||
| Favorável | 294 (80,8) | 65 (79,3) | ||||
| Intermédia | 56 (15,4) | 7 (8,5) | ||||
| Risco elevado | 14 (3,8) | 10 (12,2) | ||||
| Burnout | 8,21 | 0,020 | 0,14 | |||
| Favorável | 39 (10,7) | 16 (19,5) | ||||
| Intermédia | 175 (48,1) | 44 (53,7) | ||||
| Risco elevado | 150 (41,2) | 22 (26,8) | ||||
| Problemas em dormir | 9,12 | 0,014 | 0,14 | |||
| Favorável | 101 (27,7) | 33 (40,2) | ||||
| Intermédia | 144 (39,6) | 35 (42,7) | ||||
| Risco elevado | 119 (32,7) | 14 (17,1) | ||||
| Saúde Geral | 12,05 | 0,004 | 0,16 | |||
| Favorável | 93 (25,5) | 34 (41,5) | ||||
| Intermédia | 154 (42,3) | 35 (42,7) | ||||
| Risco elevado | 117 (32,1) | 13 (15,9) | ||||
| ≤ 35
(n = 125) n (%) |
36-55
(n = 265) n (%) |
≥ 56
(n = 56) n (%) |
Χ2 (4) | p | ||
| Conflito trabalho Família | 11,21 | 0,024 | 0,11 | |||
| Favorável | 38 (30,4) | 83 (31,3) | 19 (33,9) | |||
| Intermédia | 30 (24,0) | 92 (34,7) | 24 (42,9) | |||
| Risco elevado | 57 (45,6) | 90 (34,0) | 13 (23,2) | |||
| Insegurança laboral | 16,48 | 0,002 | 0,14 | |||
| Favorável | 76 (60,8) | 195 (73,6) | 50 (89,3) | |||
| Intermédia | 21 (16,8) | 29 (10,9) | 3 (5,4) | |||
| Risco elevado | 28 (22,4) | 41 (15,5) | 3 (5,4) | |||
| Ritmo de trabalho | 10,70 | 0,028 | 0,11 | |||
| Favorável | 13 (10,4) | 20 (7,5) | 8 (14,3) | |||
| Intermédia | 32 (25,6) | 93 (35,1) | 25 (44,6) | |||
| Risco elevado | 80 (64,0) | 152 (57,4) | 23 (41,1) | |||
| Comunidade social no trabalho | 12,73 | 0,011 | 0,12 | |||
| Favorável | 68 (54,4) | 165 (62,3) | 45 (80,4) | |||
| Intermédia | 43 (34,4) | 82 (30,9) | 10 (17,9) | |||
| Risco elevado | 14 (11,2) | 18 (6,8) | 1 (1,8) | |||
| Influência no trabalho | 21,42 | 0,001 | 0,16 | |||
| Favorável | 10 (8,0) | 28 (10,6) | 16 (28,6) | |||
| Intermédia | 45 (36,0) | 106 (40,0) | 24 (42,9) | |||
| Risco elevado | 70 (56,0) | 131 (49,4) | 16 (28,6) | |||
| Justiça e respeito | 13,28 | 0,008 | 0,12 | |||
| Favorável | 32 (25,6) | 83 (31,3) | 29 (51,8) | |||
| Intermédia | 71 (56,8) | 138 (52,1) | 23 (41,1) | |||
| Risco elevado | 22 (17,6) | 44 (16,6) | 4 (7,1) | |||
| Significado do trabalho | 12,01 | 0,017 | 0,12 | |||
| Favorável | 89 (71,2) | 221 (83,4) | 49 (87,5) | |||
| Intermédia | 28 (22,4) | 29 (10,9) | 6 (10,7) | |||
| Risco elevado | 8 (6,4) | 15 (5,7) | 1 (1,8) | |||
| Transparência | ||||||
| Favorável | 99 (79,2) | 230 (86,8) | 53 (94,6) | Teste Fisher1 | 0,025 | 0,11 |
| Intermédia | 21 (16,8) | 32 (12,1) | 2 (3,6) | |||
| Risco elevado | 5 (4,0) | 3 (1,1) | 1 (1,8) | |||
| Burnout | 13,92 | 0,007 | 0,13 | |||
| Favorável | 20 (16,0) | 28 (10,6) | 7 (12,5) | |||
| Intermédia | 51 (40,8) | 130 (49,1) | 38 (67,9) | |||
| Risco elevado | 54 (43,2) | 107 (40,4) | 11 (19,6) | |||
| Saúde geral | 17,61 | 0,001 | 0,14 | |||
| Favorável | 49 (39,2) | 69 (26,0) | 9 (16,1) | |||
| Intermédia | 47 (37,6) | 121 (45,7) | 21 (37,5) | |||
| Risco elevado | 29 (23,2) | 75 (28,3) | 26 (46,4) | |||
| Stress | 15,83 | 0,002 | 0,13 | |||
| Favorável | 30 (24,0) | 65 (24,5) | 16 (28,6) | |||
| Intermédia | 50 (40,0) | 134 (50,6) | 35 (62,5) | |||
| Risco elevado | 45 (36,0) | 66 (24,9) | 5 (8,9) | |||
| Até ensino secundário
(n = 104) n (%) |
Ensino superior
(n = 337) n (%) |
Χ2 (2) | p | φc | ||
| Confiança horizontal | 11,79 | 0,003 | 0,16 | |||
| Favorável | 53 (51,0) | 150 (44,5) | ||||
| Intermédia | 36 (34,6) | 167 (49,6) | ||||
| Risco elevado | 15 (14,4) | 20 (5,9) | ||||
| Exigências cognitivas | Teste de Fisher1 | 0,002 | 0,18 | |||
| Favorável | 4 (3,8) | 1 (0,3) | ||||
| Intermédia | 30 (28,8) | 66 (19,6) | ||||
| Risco elevado | 70 (67,3) | 270 (80,1) | ||||
| Insegurança laboral | 10,97 | 0,004 | 0,16 | |||
| Favorável | 66 (63,5) | 253 (75,1) | ||||
| Intermédia | 11 (10,6) | 42 (12,5) | ||||
| Risco elevado | 27 (26,0) | 42 (12,5) | ||||
| Comunidade social no trabalho | 24,75 | < 0,001 | 0,24 | |||
| Favorável | 52 (50,0) | 224 (66,5) | ||||
| Intermédia | 33 (31,7) | 99 (29,4) | ||||
| Risco elevado | 19 (8,3) | 14(4,2) | ||||
| Possibilidades de desenvolvimento | 20,18 | < 0,001 | 0,21 | |||
| Favorável | 63 (60,6) | 264 (78,3) | ||||
| Intermédia | 32 (30,8) | 68 (20,2) | ||||
| Risco elevado | 9 (8,7) | 5 (1,5) | ||||
| Suporte social de colegas | 16,69 | < 0,001 | 0,20 | |||
| Favorável | 37 (35,6) | 142 (42,1) | ||||
| Intermédia | 42 (40,4) | 165 (49,0) | ||||
| Risco elevado | 25 (24,0) | 30 (8,9) | ||||
| Problemas em dormir | 22,85 | < 0,001 | 0,23 | |||
| Favorável | 13 (12,5) | 117 (34,7) | ||||
| Intermédia | 45 (43,3) | 134 (39,8) | ||||
| Risco elevado | 46 (44,2) | 86 (25,5) | ||||
| Saúde geral | 9,26 | 0,010 | 0,15 | |||
| Favorável | 24 (23,1) | 102 (30,3) | ||||
| Intermédia | 37 (35,6) | 148 (43,9) | ||||
| Risco elevado | 43 (41,3) | 87 (25,8) | ||||
| 1- O ‘teste de Fisher’ refere-se ao Teste Exato de Fisher-Freeman-Halton. | ||||||
Tabela 4 – Diferenças na perceção dos riscos profissionais em função da categoria profissional, local de exercício das funções, clínico vs. não clínico, em função do tempo de serviço e do tipo de horário.
| Enfermeiros
(n = 214) n (%) |
Médicos
(n = 44) n (%) |
Assistentes operacionais
(n = 91) n (%) |
Outros
(n = 97) n (%) |
Χ2 (6) | p | φc | |
| Confiança horizontal | 24,54 | < 0,001 | 0,17 | ||||
| Favorável | 91 (42,5) | 23 (52,3) | 33 (36,3) | 59 (60,8) | |||
| Intermédia | 109 (50,9) | 19 (43,2) | 42 (46,2) | 34 (35,1) | |||
| Risco elevado | 14 (6,5) | 2 (4,5) | 16 (17,6) | 4 (4,1) | |||
| Conflito trabalho-família | 31,52 | < 0,001 | 0,19 | ||||
| Favorável | 55 (25,7) | 10 (22,7) | 26 (28,6) | 49 (50,5) | |||
| Intermédia | 80 (37,4) | 8 (18,2) | 33 (36,3) | 25 (25,8) | |||
| Risco elevado | 79 (36,9) | 26 (59,1) | 32 (35,2) | 23 (23,7) | |||
| Exigências cognitivas | Teste de Fisher1 | < 0,001 | 0,18 | ||||
| Favorável | 0 (0,0) | 1 (2,3) | 3 (3,3) | 1 (1,0) | |||
| Intermédia | 34 (15,9) | 3 (6,8) | 29 (31,9) | 31 (32,0) | |||
| Risco elevado | 180 (84,1) | 40 (90,9) | 59 (64,8) | 65 (67,0) | |||
| Exigências emocionais | Teste de Fisher1 | < 0,001 | 0,20 | ||||
| Favorável | 0 (0,0) | 0 (0,0) | 2 (2,2) | 10 (10,3) | |||
| Intermédia | 38 (17,8) | 5 (11,4) | 24 (26,4) | 23 (23,7) | |||
| Risco elevado | 176 (82,2) | 39 (88,6) | 65 (71,4) | 64 (66,0) | |||
| Exigências quantitativas | 27,37 | <0,001 | 0,18 | ||||
| Favorável | 52 (24,3) | 8 (18,2) | 25 (27,5) | 49 (50,5) | |||
| Intermédia | 103 (48,1) | 23 (52,3) | 47 (51,6) | 30 (30,9) | |||
| Risco elevado | 59 (27,6) | 13 (29,5) | 19 (20,9) | 18 (18,6) | |||
| Comunidade social no trabalho | 45,96 | <0,001 | 0,23 | ||||
| Favorável | 138 (64,5) | 30 (68,2) | 39 (42,9) | 71 (73,2) | |||
| Intermédia | 72 (33,6) | 12 (27,3) | 33 (36,3) | 18 (18,6) | |||
| Risco elevado | 4 (1,9) | 2 (4,5) | 19 (20,9) | 8 (8,2) | |||
| Justiça e respeito | 15,87 | 0,012 | 0,13 | ||||
| Favorável | 62 (29,0) | 9 (20,5) | 27 (29,7) | 46 (47,4) | |||
| Intermédia | 120 (56,1) | 26 (59,1) | 46 (50,5) | 40 (41,2) | |||
| Risco elevado | 32 (15,0) | 9 (20,5) | 19 (19,8) | 11 (11,3) | |||
| Possibilidades de desenvolvimento | Teste Fisher1 | <0,001 | 0,21 | ||||
| Favorável | 173 (80,8) | 38 (86,4) | 51 (56,0) | 69 (71,1) | |||
| Intermédia | 40 (18,7) | 6 (13,6) | 30 (33,0) | 25 (25,8) | |||
| Risco elevado | 1 (0,5) | 0 (0,0) | 10 (11,0) | 3 (3,1) | |||
| Suporte social de colegas | |||||||
| Favorável | 81 (37,9) | 21 (47,7) | 25 (27,5) | 53 (54,6) | 29,82 | <0,001 | 0,18 |
| Intermédia | 116 (54,2) | 18 (40,9) | 44 (48,4) | 32 (33,0) | |||
| Risco elevado | 17 (7,9) | 5(11,4) | 22 (24,2) | 12 (12,4) | |||
| Problemas em dormir | 21,31 | 0,002 | 0,16 | ||||
| Favorável | 72 (33,6) | 18 (40,9) | 14 (15,4) | 30 (30,9) | |||
| Intermédia | 84 (39,3) | 15 (34,1) | 35 (38,5) | 45 (46,4) | |||
| Risco elevado | 58 (27,1) | 11 (25,0) | 42 (46,2) | 22 (22,7) | |||
| Saúde geral | 16,66 | 0,009 | 0,14 | ||||
| Favorável | 58 (27,1) | 21 (47,7) | 18 (19,8) | 30 (30,9) | |||
| Intermédia | 99 (46,3) | 15 (34,1) | 36 (39,6) | 39 (40,2) | |||
| Risco elevado | 57 (26,6) | 8 (18,2) | 37 (40,7) | 28 (28,9) | |||
| Urgência
(n = 40) n (%) |
Cirurgia geral
(n = 33) n (%) |
Medicina interna
(n = 32) n (%) |
Χ2 (4) | p | φc | ||
| Comportamentos ofensivos | 22,91 | <0,001 | 0,47 | ||||
| Favorável | 22 (55,0) | 30 (90,9) | 31 (96,9) | ||||
| Intermédia | 18 (45,0) | 3 (9,1) | 1 (3,1) | ||||
| Risco elevado | 0 (0,0) | 0 (0,0) | 0 (0,0) | ||||
| Confiança horizontal | Teste de Fisher1 | 0,028 | 0,22 | ||||
| Favorável | 18 (45,0) | 11 (33,3) | 21 (65,6) | ||||
| Intermédia | 18 (45,0) | 21 (63,6) | 8 (25,0) | ||||
| Risco elevado | 4 (10,0) | 1 (3,0) | 3 (9,4) | ||||
| Exigências cognitivas | Teste de Fisher1 | 0,031 | 0,20 | ||||
| Favorável | 1 (2,5) | 0 (0,0) | 1 (3,1) | ||||
| Intermédia | 2 (5,0) | 5 (15,2) | 9 (28,1) | ||||
| Risco elevado | 37 (92,5) | 28 (84,8) | 22 (68,8) | ||||
| Ritmo de trabalho | Teste de Fisher1 | 0,041 | 0,22 | ||||
| Favorável | 3 (7,5) | 0 (0,0) | 6 (18,8) | ||||
| Intermédia | 10 (25,0) | 5 (15,2) | 8 (25,0) | ||||
| Risco elevado | 27 (67,5) | 28 (84,8) | 18 (56,3) | ||||
| Autoeficácia | Teste de Fisher1 | 0,007 | 0,25 | ||||
| Favorável | 21 (52,5) | 10 (30,3) | 6 (18,8) | ||||
| Intermédia | 19 (47,5) | 23 (69,7) | 24 (75,0) | ||||
| Risco elevado | 0 (0,0) | 0 (0,0) | 2 (6,3) | ||||
| Compromisso face ao local de trabalho | Teste de Fisher1 | 0,012 | 0,23 | ||||
| Favorável | 11 (27,5) | 9 (27,3) | 1 (3,1) | ||||
| Intermédia | 25 (62,5) | 19 (57,6) | 29 (90,6) | ||||
| Risco elevado | 4 (10,0) | 5 (15,2) | 2 (6,3) | ||||
| Influência no trabalho | Teste de Fisher1 | 0,023 | 0,23 | ||||
| Favorável | 2 (5,0) | 4 (12,1) | 0 (0,0) | ||||
| Intermédia | 22 (55,0) | 12 (36,4) | 9 (28,1) | ||||
| Risco elevado | 16 (40,0) | 17 (51,5) | 23 (71,9) | ||||
| Qualidade da liderança | |||||||
| Favorável | 19 (47,5) | 23 (69,7) | 9 (28,1) | 14,36 | 0,004 | 0,26 | |
| Intermédia | 11 (27,5) | 9 (27,3) | 15 (46,9) | ||||
| Risco elevado | 10 (25,0) | 1 (3,0) | 8 (25,0) | ||||
| Satisfação com o trabalho | 18,05 | 0,001 | 0,29 | ||||
| Favorável | 16 (40,0) | 6 (18,2) | 2 (6,3) | ||||
| Intermédia | 11 (27,5) | 21 (63,6) | 22 (68,8) | ||||
| Risco elevado | 13 (32,5) | 6 (18,2) | 8 (25,0) | ||||
| Suporte social de superiores | 22,76 | <0,001 | 0,33 | ||||
| Favorável | 10 (25,0) | 20 (60,6) | 4 (12,5) | ||||
| Intermédia | 15 (37,5) | 10 (30,3) | 11 (34,4) | ||||
| Risco elevado | 15 (37,5) | 3 (9,1) | 17 (53,1) | ||||
| Não Clínico
(n = 35) n (%) |
Clínico
(n = 322) n (%) |
Χ2 (2) | P | φc | |||
| Conflitos de papéis laborais | 10,16 | 0,010 | 0,17 | ||||
| Favorável | 12 (34,3) | 44 (13,7) | |||||
| Intermédia | 15 (42,9) | 178 (55,3) | |||||
| Risco elevado | 8 (22,9) | 100 (31,1) | |||||
| Exigências emocionais | Teste de Fisher1 | 0,003 | 0,19 | ||||
| Favorável | 1 (2,9) | 2 (0,6) | |||||
| Intermédia | 13 (37,1) | 49 (15,2) | |||||
| Risco elevado | 21 (60,0) | 271 (84,2) | |||||
| Comunidade social no trabalho | 15,24 | 0,002 | 0,21 | ||||
| Favorável | 16 (45,7) | 197 (61,2) | |||||
| Intermédia | 11 (31,4) | 108 (33,5) | |||||
| Risco elevado | 8 (22,9) | 17 (5,3) | |||||
| Sintomas depressivos | 6,97 | 0,034 | 0,14 | ||||
| Favorável | 7 (20,0) | 119 (37,0) | |||||
| Intermédia | 18 (51,4) | 158 (49,1) | |||||
| Risco elevado | 10 (28,6) | 45 (14,0) | |||||
| < 10 anos
(n = 138) n (%) |
11-20 anos
(n = 150) n (%) |
> 20 anos
(n = 158) n (%) |
Χ2 (4) | p | φc | ||
| Insegurança laboral | 37,42 | < 0,001 | 0,21 | ||||
| Favorável | 74 (53,6) | 114 (76,0) | 133 (84,2) | ||||
| Intermédia | 24 (17,4) | 17 (11,3) | 12 (7,6) | ||||
| Risco elevado | 40 (29,0) | 19 (12,7) | 13 (8,2) | ||||
| Influência no trabalho | 19,32 | 0,001 | 0,15 | ||||
| Favorável | 8 (5,8) | 17 (11,3) | 29 (18,4) | ||||
| Intermédia | 50 (36,2) | 54 (36,0) | 71 (44,9) | ||||
| Risco elevado | 80 (58,0) | 79 (52,7) | 58 (36,7) | ||||
| Justiça e respeito | 11,76 | 0,018 | 0,12 | ||||
| Favorável | 31 (22,5) | 49 (32,7) | 64 (40,5) | ||||
| Intermédia | 82 (59,4) | 75 (50,0) | 75 (47,5) | ||||
| Risco elevado | 25 (18,1) | 26 (17,3) | 19 (12,0) | ||||
| Possibilidades de desenvolvimento | Teste de Fisher1 | 0,001 | 0,15 | ||||
| Favorável | 86 (62,3) | 115 (76,7) | 130 (82,3) | ||||
| Intermédia | 43 (31,2) | 31 (20,7) | 27 (17,1) | ||||
| Risco elevado | 9 (6,5) | 4 (2,7) | 1 (0,6) | ||||
| Reconhecimento | 10,69 | 0,029 | 0,11 | ||||
| Favorável | 58 (42,0) | 84 (56,0) | 93 (58,9) | ||||
| Intermédia | 53 (38,4) | 49 (32,7) | 43 (27,2) | ||||
| Risco elevado | 27 (196) | 17 (11,3) | 22 (13,9) | ||||
| Transparência | Teste de Fisher1 | 0,021 | 0,11 | ||||
| Favorável | 111 (80,4) | 125 (83,3) | 146 (92,4) | ||||
| Intermédia | 22 (15,9) | 22 (14,7) | 11 (7,0) | ||||
| Risco elevado | 5 (3,6) | 3 /2,0) | 1 (0,6) | ||||
| Saúde geral | 14,39 | 0,007 | 0,13 | ||||
| Favorável | 55 (39,9) | 36 (24,0) | 36 (22,8) | ||||
| Intermédia | 51 (37,0) | 71 (47,3) | 67 (42,4) | ||||
| Risco elevado | 32 (23,2) | 43 (28,7) | 55 (34,8) | ||||
| Sem noites
(n = 186) n (%) |
Com noites
(n = 260) n (%) |
Χ2 (2) | p | φc | |||
| Comportamentos ofensivos | Teste de Fisher1 | 0,001 | 0,17 | ||||
| Favorável | 182 (97,8) | 231 (88,8) | |||||
| Intermédia | 4 (2,2) | 28 (10,8) | |||||
| Risco elevado | 0 (0,0) | 1 (0,4) | |||||
| Conflito trabalho-família | 18,09 | <0,001 | 0,20 | ||||
| Favorável | 78 (41,9) | 62 (23,8) | |||||
| Intermédia | 57 (30,6) | 89 (34,2) | |||||
| Risco elevado | 51 (27,4) | 109 (41,9) | |||||
| Conflitos de papéis laborais | 8,66 | 0,015 | 0,14 | ||||
| Favorável | 37 (19,9) | 38 (14,6) | |||||
| Intermédia | 111 (59,7) | 137 (52,7) | |||||
| Risco elevado | 38 (20,4) | 85 (32,7) | |||||
| Exigências emocionais | 24,92 | < 0,001 | 0,24 | ||||
| Favorável | 9 (4,8) | 3 (1,2) | |||||
| Intermédia | 55 (29,6) | 35 (13,5) | |||||
| Risco elevado | 122 (65,6) | 222 (85,4) | |||||
| Exigências quantitativas | 13,37 | 0,002 | 0,17 | ||||
| Favorável | 72 (38,7) | 62 (23,8) | |||||
| Intermédia | 80 (43,0) | 123 (47,3) | |||||
| Risco elevado | 34 (18,3) | 75 (28,8) | |||||
| Ritmo de trabalho | 7,40 | 0,027 | 0,13 | ||||
| Favorável | 24 (12,9) | 17 (6,5) | |||||
| Intermédia | 67 (36,0) | 83 (31,9) | |||||
| Risco elevado | 95 (51,1) | 160 (61,5) | |||||
| Compromisso face ao local de trabalho | 12,51 | 0,003 | 0,17 | ||||
| Favorável | 53 (28,5) | 53 (20,4) | |||||
| Intermédia | 120 (64,5) | 161 (61,9) | |||||
| Risco elevado | 13 (7,0) | 46 (17,7) | |||||
| Comunidade social no trabalho | 6,71 | 0,037 | 0,12 | ||||
| Favorável | 129 (69,4) | 149 (57,3) | |||||
| Intermédia | 46 (24,7) | 89 (34,2) | |||||
| Risco elevado | 11 (5,9) | 22 (8,5) | |||||
| Influência no trabalho | 31,54 | < 0,001 | 0,27 | ||||
| Favorável | 38 (20,4) | 16 (6,2) | |||||
| Intermédia | 82 (44,1) | 93 (35,8) | |||||
| Risco elevado | 66 (35,5) | 151 (58,1) | |||||
| Justiça e respeito | 22,63 | < 0,001 | 0,23 | ||||
| Favorável | 81 (43,5) | 63 (24,2) | |||||
| Intermédia | 88 (47,3) | 144 (55,4) | |||||
| Risco elevado | 17 (9,1) | 53 (20,4) | |||||
| Reconhecimento | 8,66 | 0,014 | 0,14 | ||||
| Favorável | 108 (58,1) | 127 (48,8) | |||||
| Intermédia | 61 (32,8) | 84 (32,3) | |||||
| Risco elevado | 17 (9,1) | 49 (18,8) | |||||
| Satisfação com o trabalho | 13,43 | 0,001 | 0,17 | ||||
| Favorável | 48 (25,8) | 48 (18,5) | |||||
| Intermédia | 118 (63,4) | 150 (57,7) | |||||
| Risco elevado | 20 (10,8) | 62 (23,8) | |||||
| Suporte social de colegas | |||||||
| Favorável | 89 (47,8) | 91 (35,0) | 7,45 | 0,025 | 0,13 | ||
| Intermédia | 76 (40,9) | 134 (51,5) | |||||
| Risco elevado | 21 (11,3) | 35 (13,5) | |||||
| Problemas em dormir | 6,85 | 0,033 | 0,12 | ||||
| Favorável | 61 (32,8) | 73 (28,1) | |||||
| Intermédia | 82 (44,1) | 97 (37,3) | |||||
| Risco elevado | 43 (23,1) | 90 (34,6) | |||||
| 1 – O ‘teste de Fisher’ refere-se ao Teste Exato de Fisher-Freeman-Halton | |||||||
(1)Joana Peixoto
Médica Interna de Medicina do Trabalho na Unidade Local de Saúde do Alto Ave. Mestrado Integrado em Medicina pela Faculdade de Medicina da Universidade de Coimbra. MORADA COMPLETA: Serviço de Saúde Ocupacional, Rua dos Cutileiros 114, Creixomil, 4835-044 Guimarães. E-MAIL: joana.ff.peixoto@ulsaave.min-saude.pt. ORCID: 0000- 0003-1032-6090.
– CONTRIBUIÇÃO PARA O ARTIGO: Autor principal do artigo, aquisição de dados, revisão bibliográfica, conceção e redação do manuscrito.
(2)Gerly Macedo
Psicóloga especialista em clínica e saúde. Pós graduada em psicologia saúde ocupacional. Coordenadora da Unidade de Psicologia Clínica e da Saúde na Unidade Local de Saúde do Alto Ave. 4835-044 Guimarães. E-MAIL: gerlymacedo@ulsaave.min-saude.pt. ORCID: 0000- 0002-6988-0822.
– CONTRIBUIÇÃO PARA O ARTIGO: Escolha do Tema, desenho do estudo.
(3)Bárbara Silva
Médica Interna de Medicina do Trabalho na Unidade Local de Saúde do Alto Ave. Mestrado Integrado em Medicina pela Escola de Medicina da Universidade do Minho. 4835-044 Guimarães. E-MAIL: barbarasofiasilva@ulsaave.min-saude.pt.
– CONTRIBUIÇÃO PARA O ARTIGO: Revisão crítica do manuscrito
(4)Filipa Costa
Médica Interna de Medicina do Trabalho na Unidade Local de Saúde do Alto Ave. Mestrado Integrado em Medicina pelo Instituto de Ciências Biomédicas Abel Salazar da Universidade do Porto. 4835-044 Guimarães. E-MAIL: filipamariacosta@ulsaave.min-saude.pt.
– CONTRIBUIÇÃO PARA O ARTIGO: Revisão crítica do manuscrito.
(5)Gracinda Lage
Enfermeira do Serviço de Saúde Ocupacional na Unidade Local de Saúde do Alto Ave. Competência Acrescida Diferenciada em Enfermagem do Trabalho. 4835-044 Guimarães. E-MAIL: gracindalage@ulsaave.min-saude.pt.
– CONTRIBUIÇÃO PARA O ARTIGO: Aquisição de dados, revisão crítica do manuscrito.
(6)Micaela Salgado
Psicóloga na Unidade de Psicologia Clínica e da Saúde na Unidade Local de Saúde do Alto Ave. 4835-044 Guimarães. E-MAIL: micaela.salgado@outlook.pt.
– CONTRIBUIÇÃO PARA O ARTIGO: Aquisição de dados, revisão crítica do manuscrito.
(7)Sílvia Oliveira
Diretora do Serviço de Saúde Ocupacional da Unidade Local de Saúde do Alto Ave. Médica Especialista em Medicina do Trabalho. Mestrado Integrado em Medicina pelo Instituto de Ciências Biomédicas Abel Salazar da Universidade do Porto. 4835-044 Guimarães. E-MAIL: silviasousaoliveira@ulsaave.min-saude.pt.
– CONTRIBUIÇÃO PARA O ARTIGO: Escolha do tema, desenho do estudo, revisão crítica do manuscrito.








